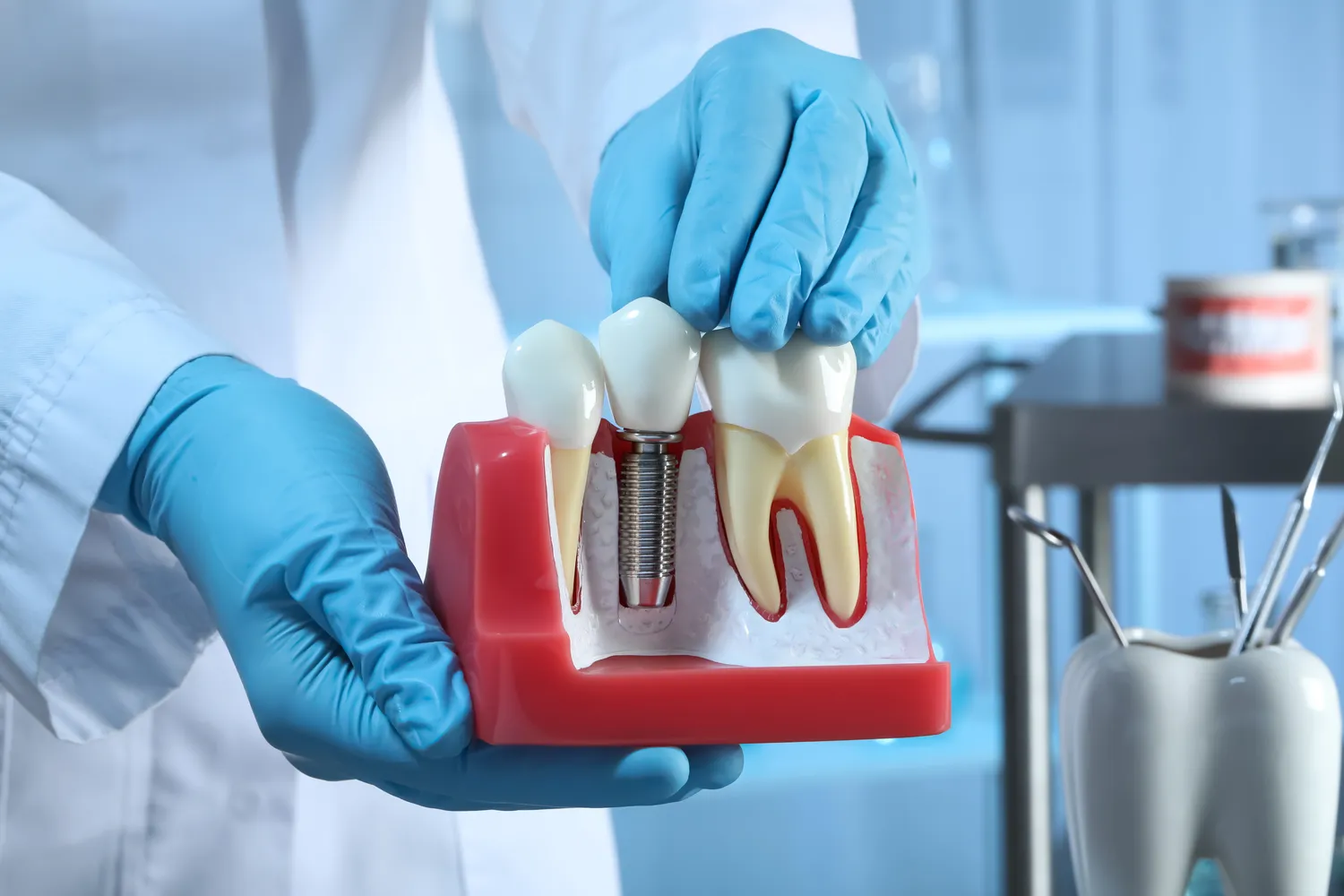
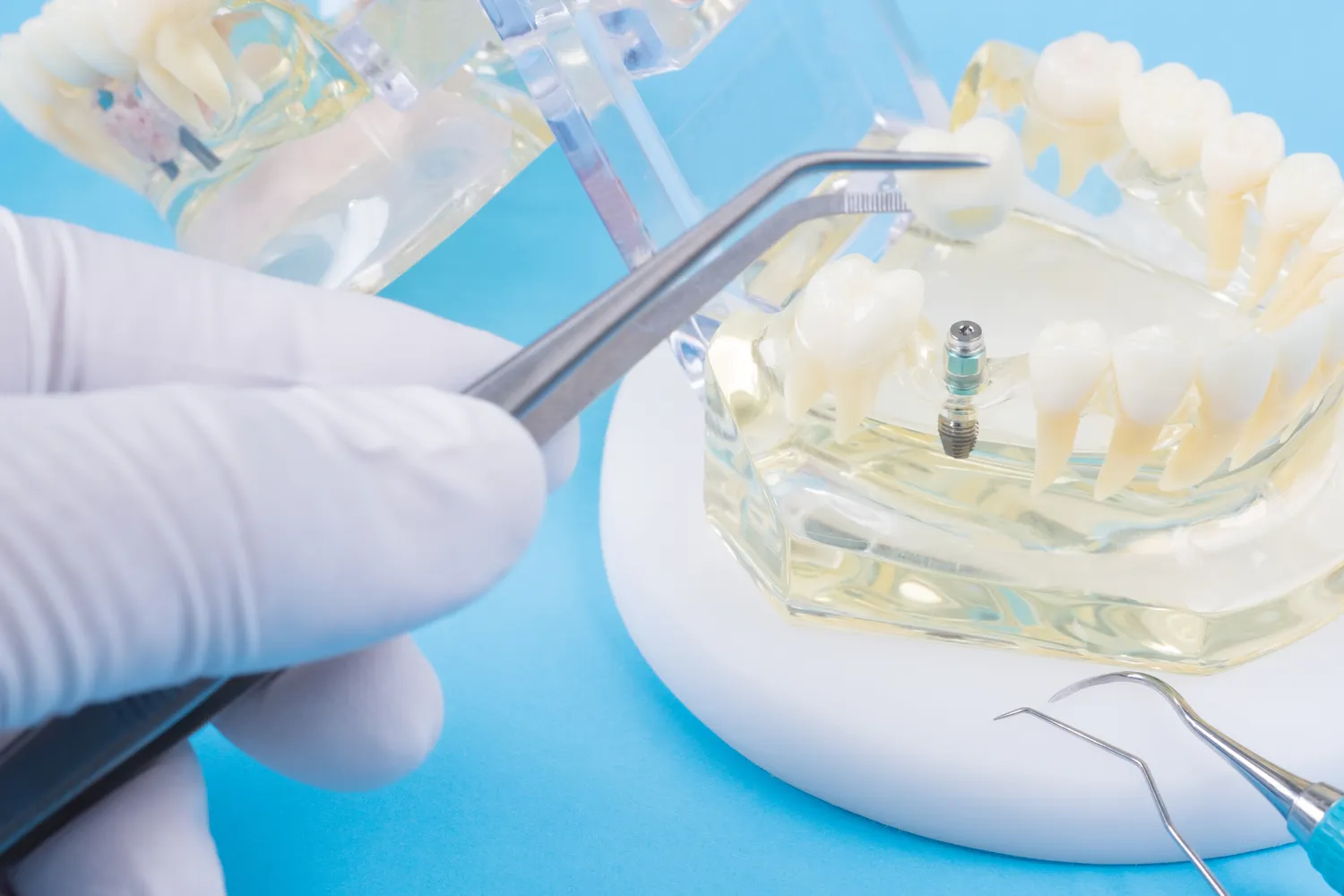
Implanty zębów to nowoczesne rozwiązanie protetyczne, które pozwala na skuteczne odtworzenie brakujących zębów, przywracając estetykę uśmiechu oraz pełną funkcjonalność narządu żucia. Procedura wszczepienia implantu, choć powszechnie uważana za bezpieczną i skuteczną, nie jest jednak pozbawiona pewnych ograniczeń. Istnieją bowiem sytuacje, w których wszczepienie implantu może wiązać się z podwyższonym ryzykiem powikłań lub być po prostu niewskazane. Znajomość tych przeciwwskazań jest kluczowa zarówno dla pacjenta, jak i dla lekarza stomatologa, aby móc podjąć świadomą decyzję o dalszym postępowaniu.
Decyzja o wszczepieniu implantu zębowego powinna być poprzedzona dokładną analizą stanu zdrowia pacjenta oraz jego indywidualnych uwarunkowań. Lekarz stomatolog, specjalizujący się w implantologii, przeprowadza szczegółowy wywiad medyczny i stomatologiczny, a także zleca niezbędne badania diagnostyczne. Celem jest wykluczenie wszelkich czynników, które mogłyby negatywnie wpłynąć na proces gojenia, integrację implantu z kością czy ogólne powodzenie leczenia. Ignorowanie potencjalnych przeciwwskazań może prowadzić do poważnych komplikacji, takich jak infekcje, odrzucenie implantu, czy nawet utrata wszczepu.
Wśród najczęściej wymienianych przeciwwskazań znajdują się choroby ogólnoustrojowe, które mogą wpływać na zdolność organizmu do regeneracji i gojenia. Problemy z krzepliwością krwi, niekontrolowana cukrzyca, choroby autoimmunologiczne, czy zaawansowane choroby serca to tylko niektóre z nich. Również niektóre terapie farmakologiczne, takie jak leczenie bisfosfonianami stosowanymi w osteoporozie, mogą stanowić przeszkodę w implantacji. Dlatego tak ważne jest, aby pacjent przedstawił lekarzowi pełną historię medyczną, w tym informacje o przyjmowanych lekach i przebytych chorobach.
Jakie choroby ogólnoustrojowe wpływają na implanty zębów i przeciwwskazania
Choroby ogólnoustrojowe stanowią jedną z najistotniejszych grup przeciwwskazań do leczenia implantologicznego. Ich wpływ na organizm jest wielowymiarowy i może znacząco utrudniać proces gojenia, integracji implantu z kością, a także zwiększać ryzyko rozwoju powikłań. Pacjenci cierpiący na przewlekłe schorzenia powinni być pod szczególną opieką medyczną, a decyzja o wszczepieniu implantu powinna być podejmowana indywidualnie, po konsultacji z lekarzem prowadzącym oraz implantologiem.
Niektóre choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, mogą prowadzić do przewlekłych stanów zapalnych w organizmie, co negatywnie wpływa na proces osteointegracji, czyli zrastania się implantu z tkanką kostną. Układ odpornościowy w takich przypadkach może być nadmiernie aktywny, reagując na implant jako na ciało obce. W takich sytuacjach kluczowe jest odpowiednie zarządzanie chorobą podstawową i, jeśli to możliwe, osiągnięcie okresu remisji przed przystąpieniem do zabiegu implantacji.
Cukrzyca, zwłaszcza ta niekontrolowana, jest kolejnym ważnym przeciwwskazaniem. Wysoki poziom glukozy we krwi negatywnie wpływa na mikrokrążenie i proces gojenia się ran. Zwiększa również podatność na infekcje, co jest szczególnie niebezpieczne w przypadku zabiegu chirurgicznego, jakim jest wszczepienie implantu. Pacjenci z cukrzycą typu 1 lub 2 powinni mieć zapewnioną stabilną kontrolę poziomu cukru we krwi, a ich stan zdrowia powinien być regularnie monitorowany przez lekarza diabetologa.
Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroba niedokrwienna serca czy przebyte zawały, mogą stanowić przeciwwskazanie względne. Konieczne jest uzyskanie zgody kardiologa na przeprowadzenie zabiegu oraz stabilizacja stanu pacjenta. W przypadku niektórych schorzeń hematologicznych, szczególnie tych związanych z zaburzeniami krzepliwości krwi, istnieje zwiększone ryzyko krwawienia podczas i po zabiegu, co wymaga odpowiedniego przygotowania i ścisłej kontroli medycznej.
Wpływ terapii farmakologicznych na implanty zębów i przeciwwskazania
Przyjmowanie niektórych leków może stanowić istotne przeciwwskazanie lub wymagać szczególnych środków ostrożności w przypadku planowania leczenia implantologicznego. Interakcje między przyjmowanymi substancjami a procesem gojenia i integracji implantu mogą prowadzić do niepowodzenia zabiegu. Dlatego kluczowe jest poinformowanie lekarza implantologa o wszystkich przyjmowanych lekach, zarówno tych na receptę, jak i bez recepty, a także o suplementach diety.
Szczególną uwagę należy zwrócić na leki wpływające na metabolizm kości. Bisfosfoniany, stosowane powszechnie w leczeniu osteoporozy oraz przerzutów nowotworowych do kości, mogą znacząco zwiększać ryzyko rozwoju martwicy kości szczęki lub żuchwy (osteonekrozy) po zabiegach chirurgicznych w obrębie jamy ustnej, w tym po wszczepieniu implantów. Czas przyjmowania bisfosfonianów, ich rodzaj i droga podania mają kluczowe znaczenie dla oceny ryzyka. Czasem konieczne jest czasowe odstawienie leku lub wdrożenie specjalnych protokołów postępowania.
Leki immunosupresyjne, stosowane u pacjentów po przeszczepach narządów lub cierpiących na choroby autoimmunologiczne, mogą osłabiać odpowiedź immunologiczną organizmu i spowalniać proces gojenia. Z kolei leki wpływające na krzepliwość krwi, takie jak warfaryna czy nowe doustne antykoagulanty (NOAC), zwiększają ryzyko krwawienia. W takich przypadkach lekarz może zalecić konsultację z hematologiem i ewentualną czasową modyfikację terapii.
Niektóre leki psychotropowe, antydepresanty czy leki stosowane w leczeniu chorób psychicznych, mogą mieć wpływ na proces gojenia i zwiększać ryzyko wystąpienia suchych zębodołów lub innych powikłań. Również długotrwałe stosowanie kortykosteroidów może osłabiać układ odpornościowy i utrudniać regenerację tkanek. Zawsze należy dokładnie przeanalizować potencjalne ryzyko i korzyści związane z leczeniem implantologicznym w kontekście przyjmowanej farmakoterapii.
Stan higieny jamy ustnej jako kluczowe przeciwwskazanie dla implantów
Niewłaściwa higiena jamy ustnej jest jednym z najczęstszych i jednocześnie najbardziej bagatelizowanych czynników, który może stanowić bezwzględne przeciwwskazanie do wszczepienia implantu zębowego. Brak odpowiedniej dbałości o czystość jamy ustnej prowadzi do rozwoju stanów zapalnych dziąseł i przyzębia, a także do gromadzenia się płytki bakteryjnej. Te czynniki drastycznie zwiększają ryzyko powikłań pooperacyjnych i długoterminowego niepowodzenia leczenia implantologicznego.
Głównym zagrożeniem wynikającym z zaniedbań higienicznych jest rozwój peri-implantitis, czyli zapalenia tkanek otaczających implant. Jest to stan analogiczny do zapalenia przyzębia wokół naturalnych zębów. Bakterie obecne w płytce nazębnej kolonizują powierzchnię implantu, prowadząc do stanu zapalnego dziąsła, utraty kości wokół implantu, a w skrajnych przypadkach do jego całkowitej utraty. Peri-implantitis jest trudna w leczeniu i często prowadzi do konieczności usunięcia implantu.
Przed przystąpieniem do zabiegu wszczepienia implantu, lekarz implantolog zawsze ocenia stan higieny jamy ustnej pacjenta. W przypadku wykrycia problemów, takich jak zapalenie dziąseł (gingivitis) czy zapalenie przyzębia (periodontitis), konieczne jest przeprowadzenie profesjonalnych zabiegów higienizacyjnych oraz wdrożenie ścisłego reżimu higienicznego w warunkach domowych. Pacjent musi udowodnić, że jest w stanie samodzielnie utrzymywać jamę ustną w czystości, co jest warunkiem koniecznym do powodzenia leczenia.
Edukacja pacjenta w zakresie prawidłowej higieny jamy ustnej jest fundamentalnym elementem przygotowania do leczenia implantologicznego. Lekarz lub higienistka stomatologiczna demonstruje techniki szczotkowania zębów i przestrzeni międzyzębowych, a także instruktaż dotyczący stosowania nici dentystycznych, irygatorów czy specjalistycznych szczoteczek międzyzębowych. Regularne wizyty kontrolne i profesjonalne zabiegi higienizacyjne w gabinecie stomatologicznym są niezbędne również po wszczepieniu implantu.
Określone choroby przyzębia jako znaczące przeciwwskazania do implantów zębów
Choroby przyzębia, zwłaszcza te w zaawansowanym stadium, stanowią jedne z najpoważniejszych przeciwwskazań do wszczepienia implantów zębowych. Tkanki przyzębia odgrywają kluczową rolę w utrzymaniu stabilności zębów, a ich uszkodzenie przez procesy zapalne i destrukcyjne może mieć bezpośredni wpływ na powodzenie leczenia implantologicznego. Pacjenci z aktywnymi chorobami przyzębia wymagają specjalistycznego podejścia.
Aktywne zapalenie przyzębia (periodontitis) charakteryzuje się utratą tkanki kostnej otaczającej ząb, tworzeniem się głębokich kieszeni przyzębnych oraz często towarzyszącym mu rozchwianiem zębów. Stan taki świadczy o obecności w jamie ustnej dużej ilości bakterii patogennych, które mogą w łatwy sposób zasiedlić powierzchnię implantu i wywołać stan zapalny. Wszczepienie implantu w środowisku z aktywną chorobą przyzębia niemal gwarantuje rozwój peri-implantitis.
Zanim pacjent zostanie zakwalifikowany do leczenia implantologicznego, konieczne jest całkowite wyleczenie istniejących stanów zapalnych przyzębia. Proces ten obejmuje zazwyczaj głębokie skalingi, kiretaże zamknięte lub otwarte, a także, w niektórych przypadkach, zabiegi chirurgiczne mające na celu regenerację utraconych tkanek. Kluczowe jest również wprowadzenie i przestrzeganie przez pacjenta rygorystycznego programu higieny domowej oraz regularne wizyty kontrolne u periodontologa lub higienistki stomatologicznej.
Nawet po skutecznym leczeniu chorób przyzębia, pacjenci z historią tych schorzeń należą do grupy podwyższonego ryzyka. Wymagają oni częstszych kontroli stomatologicznych i profesjonalnych zabiegów higienizacyjnych. Okresowe badania radiologiczne pozwalają na wczesne wykrycie ewentualnych zmian kostnych wokół implantu. Dbałość o zdrowie przyzębia jest warunkiem długoterminowego sukcesu leczenia implantologicznego u tych pacjentów.
Palenie tytoniu i jego negatywny wpływ na implanty zębów oraz przeciwwskazania
Palenie tytoniu jest jednym z najbardziej znaczących czynników ryzyka, które mogą wpływać na powodzenie leczenia implantologicznego. Substancje zawarte w dymie tytoniowym wywierają wielorakie negatywne skutki na tkanki jamy ustnej i cały organizm, znacząco zwiększając ryzyko powikłań i niepowodzenia zabiegu. Wielu implantologów uznaje czynne palenie za względne lub nawet bezwzględne przeciwwskazanie do wszczepienia implantów.
Nikotyna, będąca głównym składnikiem aktywnym tytoniu, powoduje zwężenie naczyń krwionośnych, co prowadzi do niedotlenienia tkanek i pogorszenia ich ukrwienia. Skutkuje to spowolnieniem procesów gojenia i regeneracji, zwiększając ryzyko infekcji pooperacyjnych. Tkanki w jamie ustnej palacza są mniej odporne na urazy mechaniczne i stany zapalne.
Palenie tytoniu znacząco zwiększa również ryzyko rozwoju peri-implantitis. Substancje toksyczne zawarte w dymie tytoniowym osłabiają odpowiedź immunologiczną organizmu, sprzyjając rozwojowi bakterii patogennych w jamie ustnej. Ponadto, palenie negatywnie wpływa na metabolizm kości i może utrudniać proces osteointegracji, czyli zrastania się implantu z kością. Badania naukowe jednoznacznie wykazują, że odsetek niepowodzeń leczenia implantologicznego jest znacznie wyższy u osób nałogowo palących.
W związku z powyższym, lekarze implantolodzy często zalecają pacjentom zaprzestanie palenia na okres co najmniej kilku tygodni przed zabiegiem wszczepienia implantu i kontynuowanie abstynencji w okresie rekonwalescencji, a idealnie – na stałe. W niektórych przypadkach, dla zwiększenia szans na powodzenie leczenia, może być konieczne udokumentowanie zaprzestania palenia przez określony czas. Jest to inwestycja w długoterminowy sukces i trwałość nowego uzębienia.
Wpływ alkoholu na proces gojenia i implanty zębów jako potencjalne przeciwwskazanie
Spożywanie alkoholu, zwłaszcza w nadmiernych ilościach, może negatywnie wpływać na proces gojenia po zabiegu wszczepienia implantu zębowego i stanowić potencjalne przeciwwskazanie. Alkohol, podobnie jak inne używki, może zaburzać naturalne mechanizmy regeneracyjne organizmu, zwiększając ryzyko powikłań.
Główne negatywne skutki spożywania alkoholu obejmują: osłabienie układu odpornościowego, co czyni organizm bardziej podatnym na infekcje, odwodnienie, które może spowolnić procesy gojenia, oraz potencjalne interakcje z przyjmowanymi lekami, takimi jak antybiotyki czy leki przeciwbólowe, które często są przepisywane po zabiegach chirurgicznych.
W okresie rekonwalescencji po wszczepieniu implantu, zaleca się znaczne ograniczenie lub całkowite zaprzestanie spożywania alkoholu. Pozwoli to organizmowi na efektywne przeprowadzenie procesów naprawczych i zminimalizuje ryzyko wystąpienia niepożądanych reakcji. Lekarz prowadzący powinien zostać poinformowany o nawykach związanych ze spożywaniem alkoholu, aby mógł rzetelnie ocenić potencjalne ryzyko.
W przypadku pacjentów uzależnionych od alkoholu, leczenie implantologiczne może być odroczone do momentu osiągnięcia trzeźwości i stabilizacji stanu zdrowia. Długotrwałe nadużywanie alkoholu może prowadzić do zmian w strukturze kości i osłabienia tkanki kostnej, co może utrudniać prawidłową integrację implantu z kością. W takich sytuacjach kluczowa jest współpraca z lekarzem specjalistą od uzależnień.
Niewystarczająca ilość tkanki kostnej jako główne przeciwwskazanie do implantów
Ilość i jakość tkanki kostnej w szczęce lub żuchwie są absolutnie fundamentalne dla powodzenia leczenia implantologicznego. Implant zębowy, będący tytanowym wszczepem, wymaga odpowiedniego podparcia kostnego, aby móc prawidłowo zintegrować się z tkanką kostną i zapewnić stabilność przyszłej odbudowie protetycznej. Niewystarczająca ilość kości stanowi jedno z najczęstszych przeciwwskazań do wszczepienia implantu.
Utrata zębów, zwłaszcza od dłuższego czasu, prowadzi do stopniowego zaniku kości szczęki lub żuchwy w miejscu utraconego zęba. Jest to naturalny proces resorpcji kostnej, spowodowany brakiem stymulacji, którą zapewniały wcześniej korzenie zębów. W przypadku rozległych braków zębowych, zanik kości może być na tyle znaczny, że uniemożliwia wszczepienie implantu o standardowych wymiarach.
Do oceny ilości i jakości tkanki kostnej wykorzystuje się zaawansowane techniki diagnostyczne, takie jak tomografia komputerowa wiązki stożkowej (CBCT). Badanie to pozwala na precyzyjne zobrazowanie struktur kostnych w trzech wymiarach, ocenę grubości, wysokości i gęstości kości, a także na wykrycie ewentualnych zmian patologicznych.
Jeśli ilość kości jest niewystarczająca, lekarz implantolog może zaproponować procedury regeneracyjne mające na celu odbudowę kości. Należą do nich między innymi: sterowana regeneracja kości (GBR), podniesienie dna zatoki szczękowej (sinus lift) czy przeszczepy kości. Po przeprowadzeniu takich zabiegów i odpowiednim okresie gojenia, możliwa staje się implantacja. Jednakże, w niektórych przypadkach, gdy zanik kości jest zbyt zaawansowany lub istnieją inne przeciwwskazania, implantacja może okazać się niemożliwa.
Zapalenie zatoki szczękowej i jego wpływ na implanty zębów jako przeciwwskazanie
Zapalenie zatoki szczękowej, zwane potocznie zapaleniem zatok, może stanowić istotne przeciwwskazanie do wszczepienia implantów zębowych, szczególnie w obrębie szczęki. Zlokalizowane blisko korzeni zębów trzonowych i przedtrzonowych, zatoki szczękowe mogą wpływać na strukturę kości szczęki, a ich stan zapalny wymaga szczególnej uwagi.
Infekcje zatok szczękowych mogą prowadzić do zmian w kościach otaczających zatokę, a także do powstawania stanów zapalnych obejmujących również tkanki przyzębia zębów. Wszczepienie implantu w obszarze objętym aktywnym stanem zapalnym lub w kości zmienionej chorobowo znacząco zwiększa ryzyko powikłań, takich jak rozwój peri-implantitis, infekcji rany pooperacyjnej, czy nawet odrzucenia implantu.
Przed planowanym leczeniem implantologicznym w obrębie szczęki, lekarz zawsze ocenia stan zatok szczękowych, często zlecając tomografię komputerową (CBCT). Jeśli stwierdzono obecność przewlekłego zapalenia zatok, ropni, torbieli lub innych zmian patologicznych, konieczne jest najpierw wyleczenie schorzenia zatok. Leczenie może obejmować antybiotykoterapię, leki przeciwzapalne, a w niektórych przypadkach zabiegi chirurgiczne.
Po skutecznym wyleczeniu zatok szczękowych, lekarz implantolog ocenia, czy stan kości pozwala na bezpieczne wszczepienie implantu. W przypadkach, gdy doszło do znacznego ubytku kości lub pogorszenia jej jakości w wyniku przewlekłego zapalenia zatok, może być konieczne przeprowadzenie dodatkowych procedur, takich jak podniesienie dna zatoki szczękowej (sinus lift), aby zapewnić odpowiednie warunki do integracji implantu.
Niektóre wady zgryzu jako przeciwwskazanie dla implantów zębów w leczeniu
Chociaż implanty zębów są wszechstronnym rozwiązaniem protetycznym, pewne wady zgryzu mogą stanowić względne lub nawet bezwzględne przeciwwskazanie do ich zastosowania, lub wymagać szczególnego podejścia terapeutycznego. Prawidłowe ustawienie zębów i równomierne rozłożenie sił żucia są kluczowe dla długoterminowej stabilności implantów.
Głębokie zgryzy, zgryzy krzyżowe, czy nadmierne wychylenie zębów przednich mogą prowadzić do nieprawidłowego rozkładu sił okluzyjnych, czyli sił działających podczas zgryzania. Implanty, w przeciwieństwie do naturalnych zębów, nie posiadają fizjologicznego „sprężystego” połączenia z kością, co czyni je bardziej podatnymi na przeciążenia. Nadmierne obciążenie implantu może prowadzić do jego obluzowania, utraty integracji z kością, a nawet złamania.
W przypadkach, gdy wada zgryzu jest znacząca, lekarz implantolog może zalecić najpierw przeprowadzenie leczenia ortodontycznego. Celem jest skorygowanie ustawienia zębów, wyrównanie linii zgryzu i stworzenie optymalnych warunków do wszczepienia implantów oraz przenoszenia na nie obciążeń. Po zakończeniu leczenia ortodontycznego i uzyskaniu stabilnego zgryzu, można przystąpić do planowania zabiegu implantacji.
Nawet po korekcji ortodontycznej, pacjenci z historią wad zgryzu mogą wymagać zastosowania specjalnie zaprojektowanych uzupełnień protetycznych na implantach, które pomogą w równomiernym rozłożeniu sił. Regularne kontrole zgryzu i stanu implantów są również kluczowe dla utrzymania efektów leczenia. W skrajnych przypadkach, gdy wada zgryzu jest nieuleczalna lub zagrożenie przeciążeniem jest zbyt wysokie, implantacja może nie być zalecana.
Niektóre rodzaje nowotworów i terapii onkologicznych jako przeciwwskazanie dla implantów
Pacjenci po przebytych nowotworach, a zwłaszcza ci, którzy są w trakcie lub niedługo po zakończeniu leczenia onkologicznego, mogą napotykać na pewne ograniczenia w możliwości wszczepienia implantów zębowych. Terapie przeciwnowotworowe, takie jak chemioterapia, radioterapia czy leczenie chirurgiczne, mogą mieć znaczący wpływ na stan ogólny pacjenta i procesy regeneracyjne organizmu.
Chemioterapia może prowadzić do osłabienia układu odpornościowego, zwiększając ryzyko infekcji pooperacyjnych. Może również powodować zaburzenia w procesie gojenia się ran i regeneracji tkanek. Radioterapia w obrębie głowy i szyi może prowadzić do zwłóknienia i niedotlenienia tkanek kostnych, co negatywnie wpływa na osteointegrację implantu. Ryzyko rozwoju martwicy kości po radioterapii jest podwyższone.
Leczenie chirurgiczne nowotworów w obrębie jamy ustnej lub szczęki, często wiąże się z rozległymi resekcjami tkanek i koniecznością rekonstrukcji. Po takich zabiegach, stan kości i tkanek miękkich może być znacznie zmieniony, co utrudnia planowanie i przeprowadzenie zabiegu implantacji. W niektórych przypadkach, gdy doszło do znacznej utraty tkanki kostnej, konieczne mogą być zaawansowane techniki rekonstrukcyjne przed ewentualną implantacją.
Decyzja o wszczepieniu implantów u pacjentów po leczeniu onkologicznym zawsze wymaga indywidualnej oceny stanu zdrowia, konsultacji z onkologiem i radioterapeutą. Kluczowe jest uzyskanie zgody lekarzy prowadzących leczenie onkologiczne, potwierdzającej, że pacjent jest w odpowiednim stanie zdrowia i że ryzyko powikłań jest akceptowalne. Czas od zakończenia terapii onkologicznej do planowanej implantacji również odgrywa rolę w ocenie ryzyka.
Ciąża i okres karmienia jako tymczasowe przeciwwskazanie dla implantów zębów
Okres ciąży i karmienia piersią stanowi zazwyczaj tymczasowe przeciwwskazanie do przeprowadzania zabiegów chirurgicznych, w tym wszczepienia implantów zębowych. Chociaż sama procedura implantacji nie jest bezpośrednio szkodliwa dla płodu czy niemowlęcia, istnieją pewne względy bezpieczeństwa i komfortu pacjentki, które należy wziąć pod uwagę.
Podczas ciąży organizm kobiety przechodzi liczne zmiany hormonalne i fizjologiczne, które mogą wpływać na proces gojenia i zwiększać wrażliwość na ból. Stosowanie niektórych leków znieczulających czy przeciwbólowych w okresie ciąży wymaga szczególnej ostrożności i konsultacji z lekarzem ginekologiem. Ponadto, stres związany z zabiegiem chirurgicznym i okresem rekonwalescencji może być niekorzystny dla przebiegu ciąży.
Okres karmienia piersią również wiąże się z koniecznością ostrożnego stosowania leków. Niektóre środki farmakologiczne, w tym antybiotyki czy leki przeciwbólowe, mogą przenikać do mleka matki, wpływając na zdrowie dziecka. Dlatego też, jeśli leczenie implantologiczne jest konieczne, zazwyczaj zaleca się odłożenie go na okres po zakończeniu karmienia piersią, co pozwala na swobodniejsze stosowanie niezbędnej farmakoterapii.
W pilnych przypadkach, gdy brak zęba powoduje znaczący dyskomfort lub problemy zdrowotne, które nie mogą być rozwiązane innymi metodami, lekarz implantolog może rozważyć przeprowadzenie zabiegu w okresie ciąży lub karmienia, ale zawsze po dokładnej konsultacji z lekarzem prowadzącym ciążę lub pediatrą i po uzyskaniu świadomej zgody pacjentki. W większości sytuacji, dla zapewnienia maksymalnego bezpieczeństwa, zaleca się odroczenie leczenia implantologicznego do czasu zakończenia okresu karmienia.