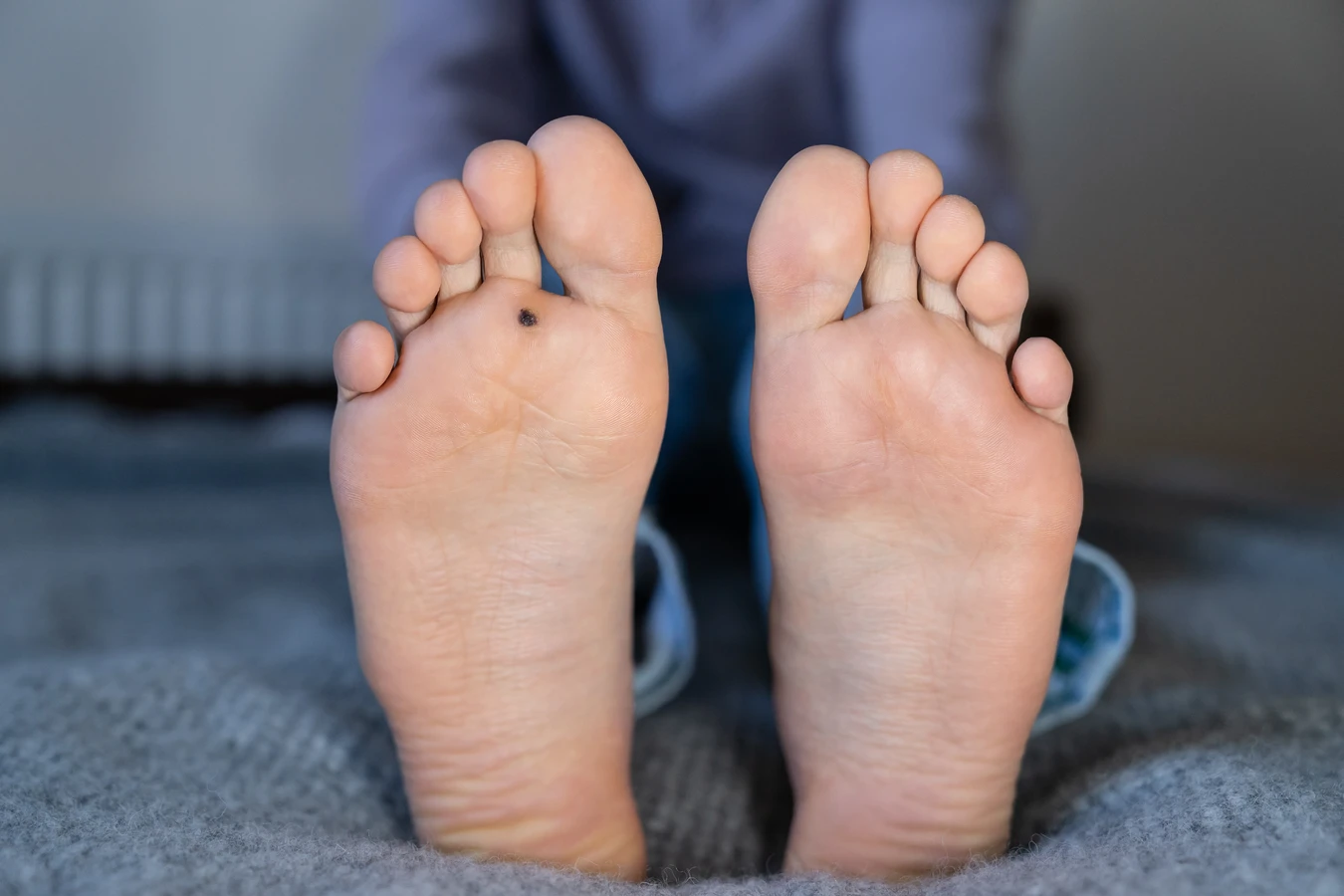
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się w każdym wieku. Ich przyczyną jest infekcja wirusowa, konkretnie wirus brodawczaka ludzkiego (HPV). Choć brzmi to groźnie, wirus ten jest bardzo rozpowszechniony i istnieje wiele jego odmian. Nie wszystkie odmiany HPV powodują kurzajki, a te, które je wywołują, zwykle nie są groźne dla zdrowia. Zrozumienie mechanizmu powstawania kurzajek jest kluczowe dla skutecznego zapobiegania im i ich leczenia. Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zakażonymi przedmiotami i powierzchniami.
Szczególnie narażone na zakażenie są miejsca, gdzie skóra jest uszkodzona, na przykład drobne skaleczenia, zadrapania czy otarcia. Wirus łatwiej wnika do organizmu przez uszkodzoną barierę naskórkową. Okres inkubacji wirusa może być różny, od kilku tygodni do nawet kilku miesięcy, zanim pojawią się widoczne zmiany skórne. To sprawia, że często trudno jest wskazać konkretny moment i źródło zakażenia. Samo pojawienie się kurzajki nie jest więc natychmiastową reakcją na kontakt z wirusem, ale wynikiem jego namnażania się w komórkach skóry.
Czynniki sprzyjające rozwojowi kurzajek to osłabiona odporność organizmu. Gdy układ immunologiczny jest w dobrej kondycji, jest w stanie skutecznie zwalczać wirusa HPV, zapobiegając jego namnażaniu i rozwojowi zmian skórnych. Stres, niedobór snu, nieodpowiednia dieta czy choroby przewlekłe mogą obniżać naszą odporność, czyniąc nas bardziej podatnymi na infekcje wirusowe, w tym te prowadzące do powstania kurzajek. Dlatego dbanie o ogólną kondycję organizmu jest ważnym elementem profilaktyki.
Wpływ wirusa brodawczaka ludzkiego na powstawanie kurzajek
Głównym winowajcą powstawania kurzajek jest wirus brodawczaka ludzkiego, czyli HPV. Wirus ten jest niezwykle powszechny i istnieje ponad sto jego typów. Niektóre z nich odpowiadają za zmiany skórne w postaci brodawek, podczas gdy inne mogą być związane z poważniejszymi schorzeniami, w tym nowotworami. W kontekście kurzajek, interesują nas przede wszystkim te typy wirusa, które atakują komórki naskórka, powodując ich nieprawidłowy wzrost i tworzenie się charakterystycznych narośli. Wirus HPV infekuje keratynocyty, czyli komórki budujące naskórek, zmuszając je do szybszego podziału i tworzenia specyficznych zmian.
Przenoszenie wirusa HPV odbywa się głównie przez bezpośredni kontakt skórny. Można zarazić się od osoby, która ma aktywne kurzajki, nawet jeśli nie są one widoczne w danym momencie. Dotknięcie miejsca zakażonego, a następnie przetarcie własnej skóry, zwłaszcza w miejscu drobnego skaleczenia, może doprowadzić do infekcji. Wirus może również przetrwać na przedmiotach i powierzchniach, takich jak ręczniki, podłogi w miejscach publicznych (zwłaszcza na basenach czy pod prysznicami), a także narzędzia do manicure czy pedicure. Dlatego tak ważne jest zachowanie higieny w miejscach publicznych i unikanie dzielenia się osobistymi przedmiotami.
Okres inkubacji wirusa jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. Oznacza to, że po kontakcie z wirusem, kurzajka nie pojawi się od razu. Proces namnażania się wirusa w komórkach skóry wymaga czasu. Często w tym okresie układ odpornościowy jest jeszcze w stanie zwalczyć infekcję, zanim rozwinie się ona w widoczną zmianę. Jeśli jednak odporność jest osłabiona, wirus ma większe szanse na przetrwanie i wywołanie zmian skórnych. To tłumaczy, dlaczego nie każda ekspozycja na wirusa kończy się pojawieniem kurzajki.
Czynniki zwiększające ryzyko pojawienia się kurzajek
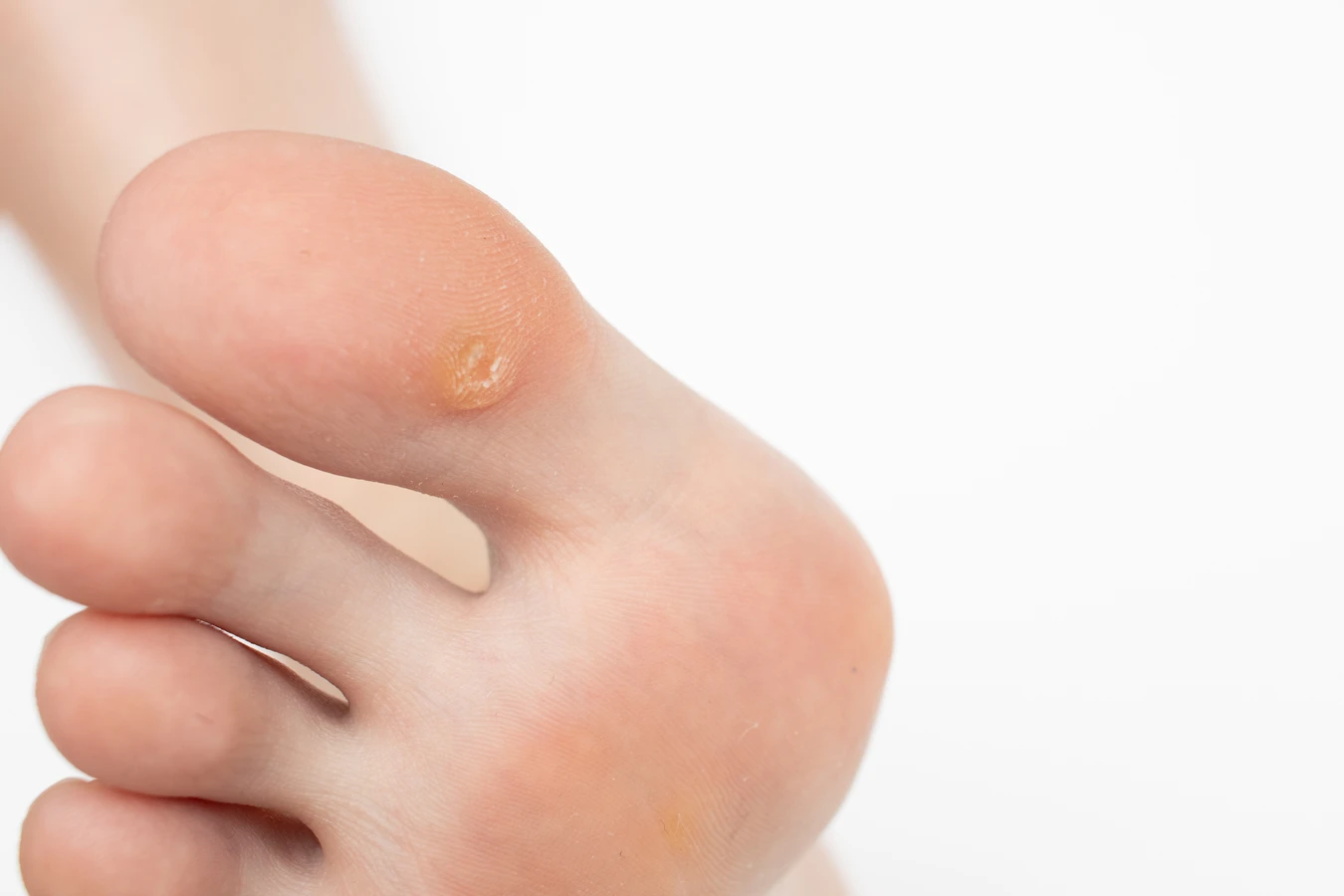
Kolejnym ważnym aspektem, wyjaśniającym, dlaczego wychodzą kurzajki, jest wilgotne i ciepłe środowisko, które sprzyja namnażaniu się wirusa. Miejsca takie jak baseny, sauny, szatnie czy wspólne prysznice są idealnym siedliskiem dla wirusa HPV. Noszenie nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, również może zwiększać ryzyko rozwoju kurzajek na stopach. Podobnie długie przebywanie w mokrych rękawiczkach czy butach może sprzyjać infekcjom wirusowym skóry.
Uszkodzenia skóry stanowią bramę dla wirusa. Drobne skaleczenia, otarcia, pęknięcia naskórka, zadrapania – wszystkie te niewielkie ranki mogą ułatwić wirusowi HPV wniknięcie do organizmu. Dlatego osoby, które często mają kontakt z uszkodzeniami skóry, na przykład pracownicy fizyczni, sportowcy czy dzieci bawiące się na zewnątrz, mogą być bardziej narażone. Podgryzanie skórek wokół paznokci czy obgryzanie paznokci to również nawyki, które mogą prowadzić do powstania drobnych ran, przez które wirus łatwo się przedostaje, prowadząc do pojawienia się kurzajek na dłoniach i wokół paznokci.
Sposoby przenoszenia wirusa HPV prowadzące do kurzajek
Przejdźmy do tego, dlaczego wychodzą kurzajki, skupiając się na sposobach ich przenoszenia. Podstawową drogą infekcji jest bezpośredni kontakt skóra do skóry. Jeśli osoba zakażona ma kurzajki, wirus HPV obecny na jej skórze może łatwo przenieść się na skórę innej osoby podczas fizycznego kontaktu. Dotyczy to nie tylko bliskich interakcji, ale również przypadkowego zetknięcia się ze sobą fragmentów skóry.
Ważnym kanałem infekcji są również przedmioty i powierzchnie, które miały kontakt z wirusem. Wirus HPV jest w stanie przetrwać przez pewien czas poza organizmem ludzkim. Dlatego dzielenie się ręcznikami, pościelą, ubraniami czy nawet narzędziami używanymi do pielęgnacji ciała, takimi jak cążki do paznokci czy pilniki, może stanowić źródło zakażenia. Szczególnie narażone są miejsca publiczne o podwyższonej wilgotności, gdzie wirus lubi się namnażać. Należą do nich baseny, sauny, siłownie, sale gimnastyczne, a także wspólne prysznice i toalety.
Istotnym czynnikiem jest również autoinfekcja, czyli rozprzestrzenianie się wirusa na własnym ciele. Osoba, która ma już kurzajkę, może nieświadomie przenieść wirusa na inne części swojego ciała. Dzieje się tak na przykład podczas drapania kurzajki, a następnie dotykania innych obszarów skóry. Drobne skaleczenia czy otarcia, które często pojawiają się podczas codziennych czynności, stanowią idealne „wrota” dla wirusa, ułatwiając mu wniknięcie do komórek skóry i rozwinięcie się w nową brodawkę. To tłumaczy, dlaczego kurzajki mogą pojawiać się w różnych miejscach na ciele.
Gdzie najczęściej pojawiają się kurzajki i dlaczego
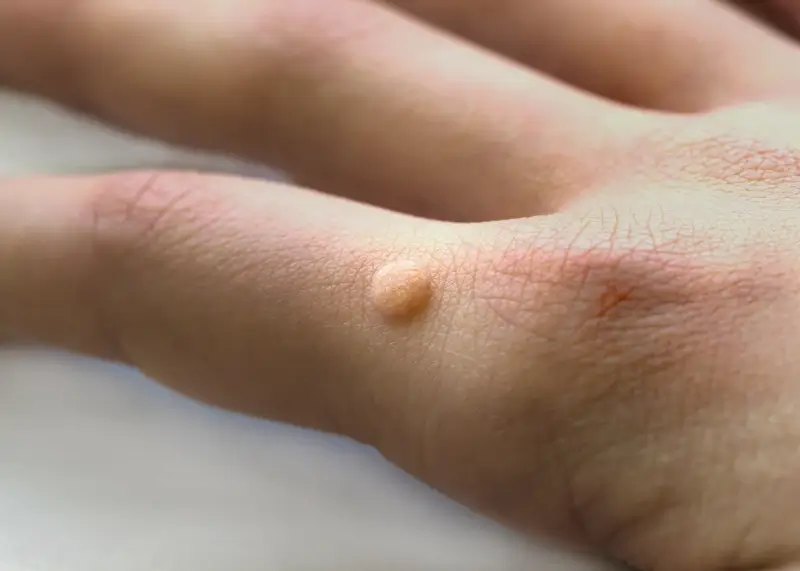
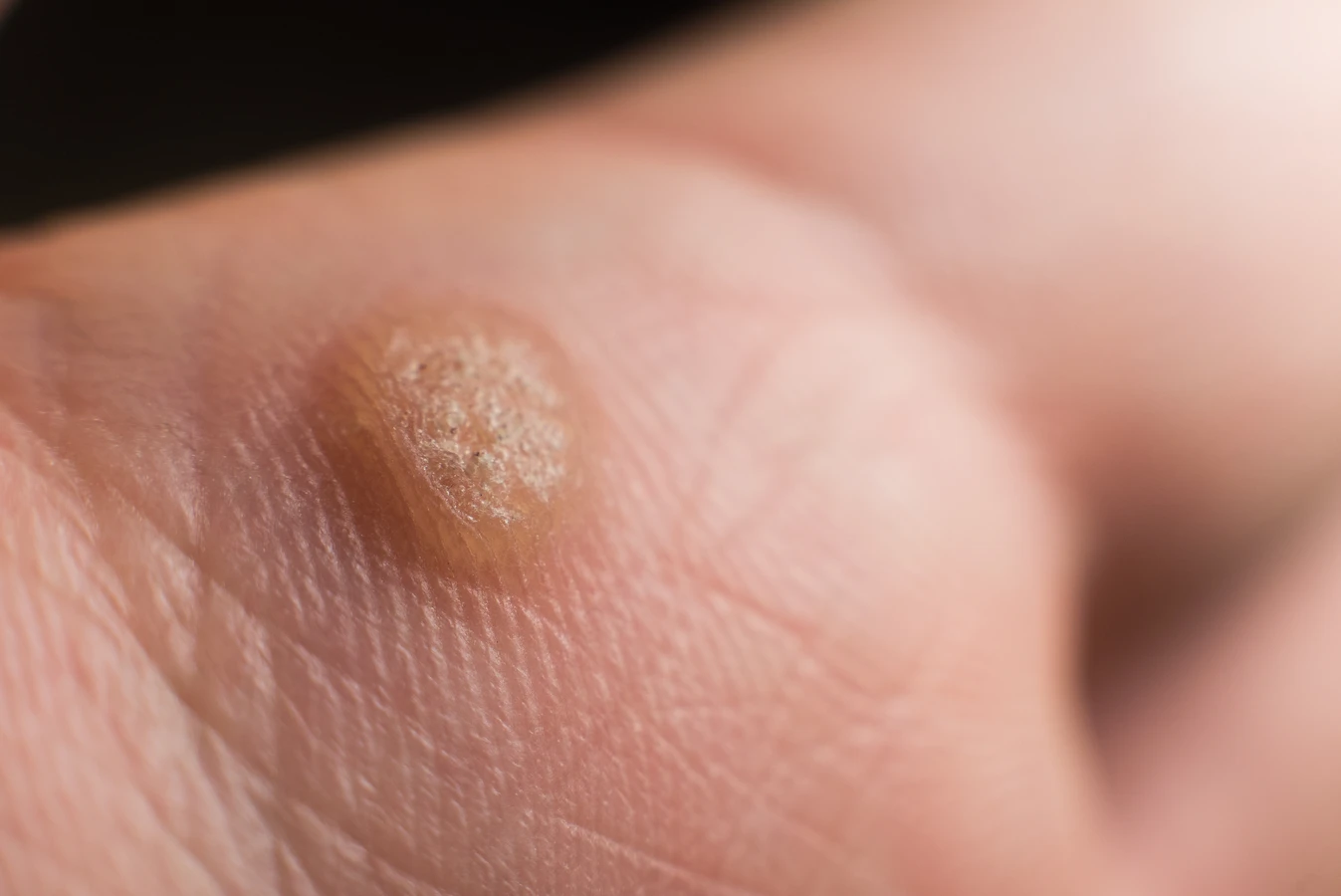
Zastanawiając się, dlaczego wychodzą kurzajki, warto zwrócić uwagę na miejsca, w których najczęściej się pojawiają. Dłonie i palce to jedne z najczęstszych lokalizacji kurzajek. Wynika to z faktu, że dłonie mają stały kontakt z różnymi powierzchniami i przedmiotami, co zwiększa ryzyko zetknięcia się z wirusem HPV. Często dotykamy nimi twarzy, co może prowadzić do przeniesienia wirusa na skórę twarzy.
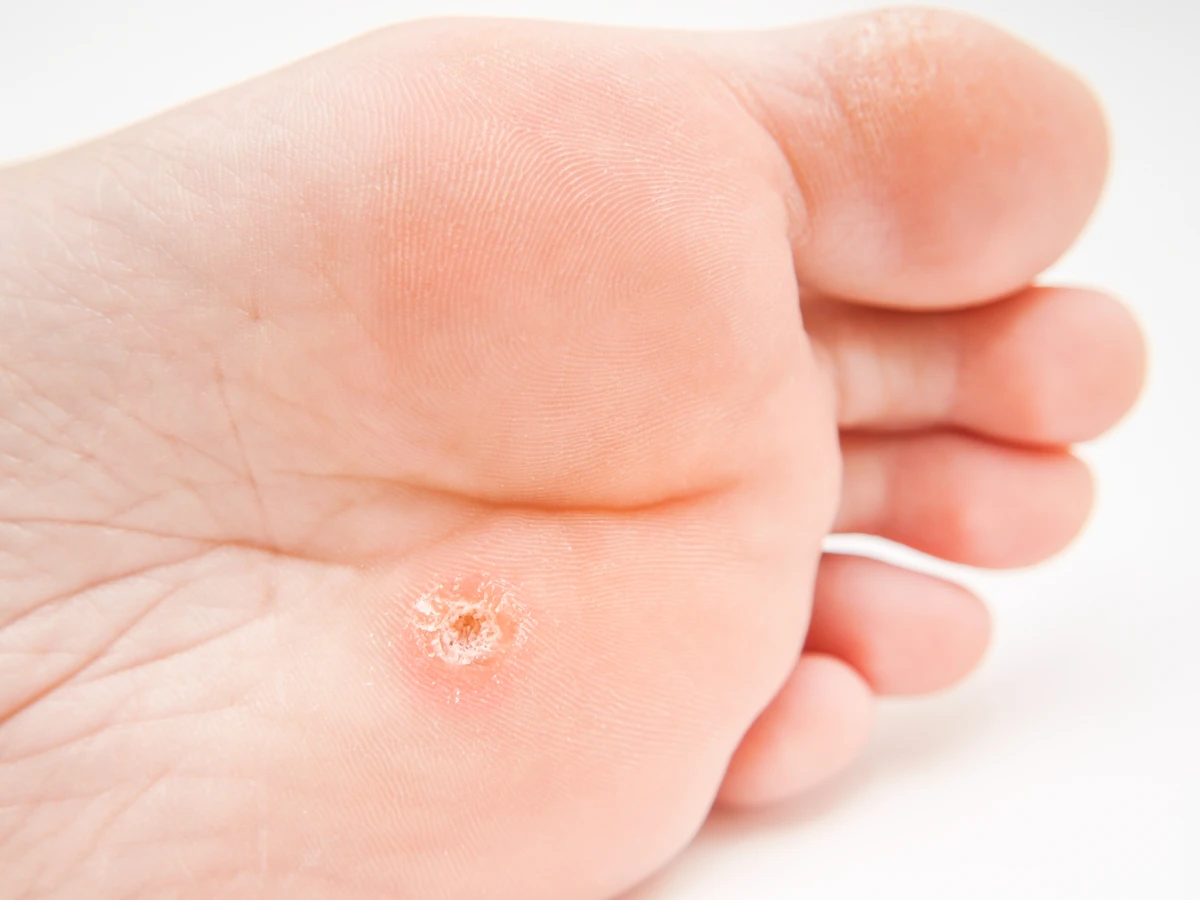
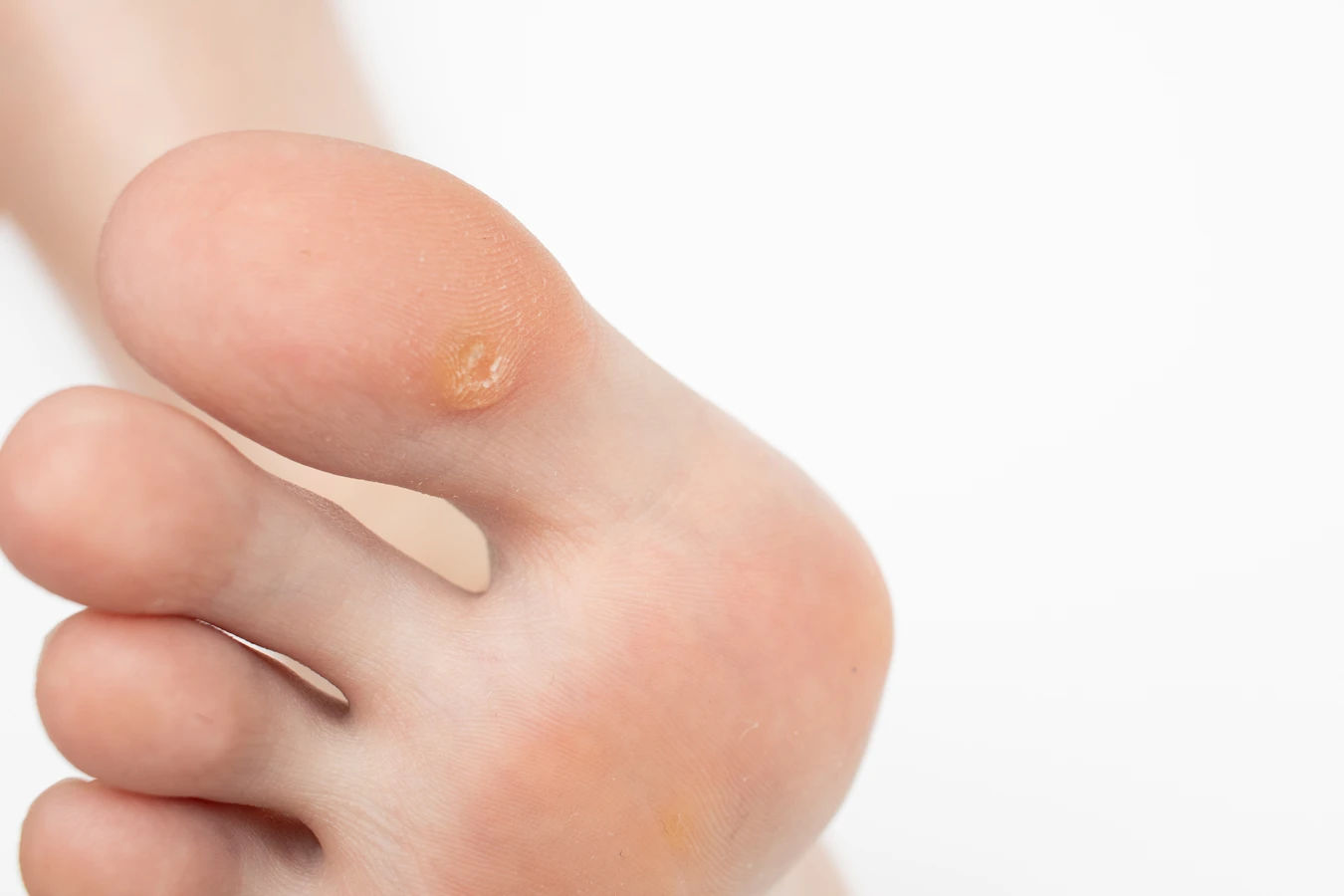
Stopy, zwłaszcza ich podeszwy, to kolejna popularna lokalizacja kurzajek, znanych jako kurzajki podeszwowe. Są one często spowodowane przez specyficzne typy HPV, które preferują wilgotne i ciepłe środowisko. Chodzenie boso w miejscach publicznych, takich jak baseny, szatnie czy prysznice, znacząco zwiększa ryzyko infekcji. Waga ciała wywierana na stopy podczas chodzenia może powodować, że kurzajki podeszwowe stają się bolesne, ponieważ wrastają do wewnątrz w tkankę miękką.
Twarz, choć rzadziej niż dłonie czy stopy, również może być miejscem pojawienia się kurzajek. Wirus może przenieść się na skórę twarzy poprzez dotykanie zakażonych dłoni lub przez bezpośredni kontakt z zainfekowaną osobą. Szczególnie narażone mogą być okolice nosa, ust czy brody. Na twarzy kurzajki mogą być szczególnie uciążliwe ze względów estetycznych, co skłania do szybszego szukania metod leczenia.
Profilaktyka jako klucz do zapobiegania powstawaniu kurzajek
Rozważając, dlaczego wychodzą kurzajki, kluczowe staje się zrozumienie, jak można im skutecznie zapobiegać. Podstawą profilaktyki jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, przed posiłkami czy po kontakcie z powierzchniami publicznymi, jest niezwykle ważne. Używanie mydła i bieżącej wody pomaga usunąć potencjalne wirusy z powierzchni skóry.
W miejscach publicznych, gdzie ryzyko zakażenia jest większe, warto stosować dodatkowe środki ostrożności. Noszenie klapek lub sandałów na basenach, pod prysznicami i w szatniach zapobiega bezpośredniemu kontaktowi stóp z zakażonymi powierzchniami. Unikanie dzielenia się osobistymi przedmiotami, takimi jak ręczniki, skarpetki czy obuwie, również ogranicza możliwość przeniesienia wirusa. Warto również pamiętać o dezynfekcji dłoni płynami na bazie alkoholu, gdy dostęp do wody i mydła jest ograniczony.
Wzmacnianie układu odpornościowego odgrywa niebagatelną rolę w profilaktyce. Zbilansowana dieta bogata w warzywa, owoce i produkty pełnoziarniste dostarcza niezbędnych witamin i minerałów, które wspierają działanie układu immunologicznego. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie nadmiernego stresu to kolejne czynniki, które pomagają utrzymać organizm w dobrej kondycji i zwiększają jego naturalną odporność na infekcje wirusowe. Dbanie o zdrową skórę, zapobieganie jej uszkodzeniom i szybkie opatrywanie drobnych ran również zmniejsza ryzyko wniknięcia wirusa HPV do organizmu.
Kiedy warto skonsultować się z lekarzem w sprawie kurzajek
Często pojawia się pytanie, dlaczego wychodzą kurzajki, ale równie ważne jest wiedzieć, kiedy ich obecność wymaga konsultacji lekarskiej. Choć większość kurzajek jest niegroźna i można je leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których wizyta u lekarza jest konieczna. Jeśli kurzajka jest bardzo bolesna, szybko się powiększa, krwawi lub zmienia kolor, może to świadczyć o czymś więcej niż zwykłej infekcji wirusowej.
Szczególną ostrożność powinny zachować osoby z obniżoną odpornością, na przykład po przeszczepach narządów, osoby zakażone wirusem HIV lub poddawane chemioterapii. U tych pacjentów kurzajki mogą być bardziej uporczywe i trudniejsze do leczenia, a także mogą świadczyć o poważniejszych problemach zdrowotnych. W takich przypadkach nie zaleca się samodzielnego leczenia, a konsultacja z lekarzem jest absolutnie wskazana. Lekarz może dobrać odpowiednią terapię i monitorować jej skuteczność.
Należy również skonsultować się z lekarzem, jeśli kurzajki pojawiają się w nietypowych miejscach, takich jak okolice narządów płciowych (choć te są zazwyczaj wywoływane przez inne typy HPV i określane jako kłykciny) lub na twarzy, gdzie mogą stanowić problem estetyczny i wymagać specjalistycznego podejścia. W przypadku braku poprawy po zastosowaniu domowych metod leczenia lub gdy kurzajki nawracają pomimo prób ich usunięcia, również wskazana jest wizyta u lekarza dermatologa. Lekarz może zaoferować bardziej zaawansowane metody leczenia, takie jak krioterapia, elektrokoagulacja, laseroterapia czy leczenie farmakologiczne.