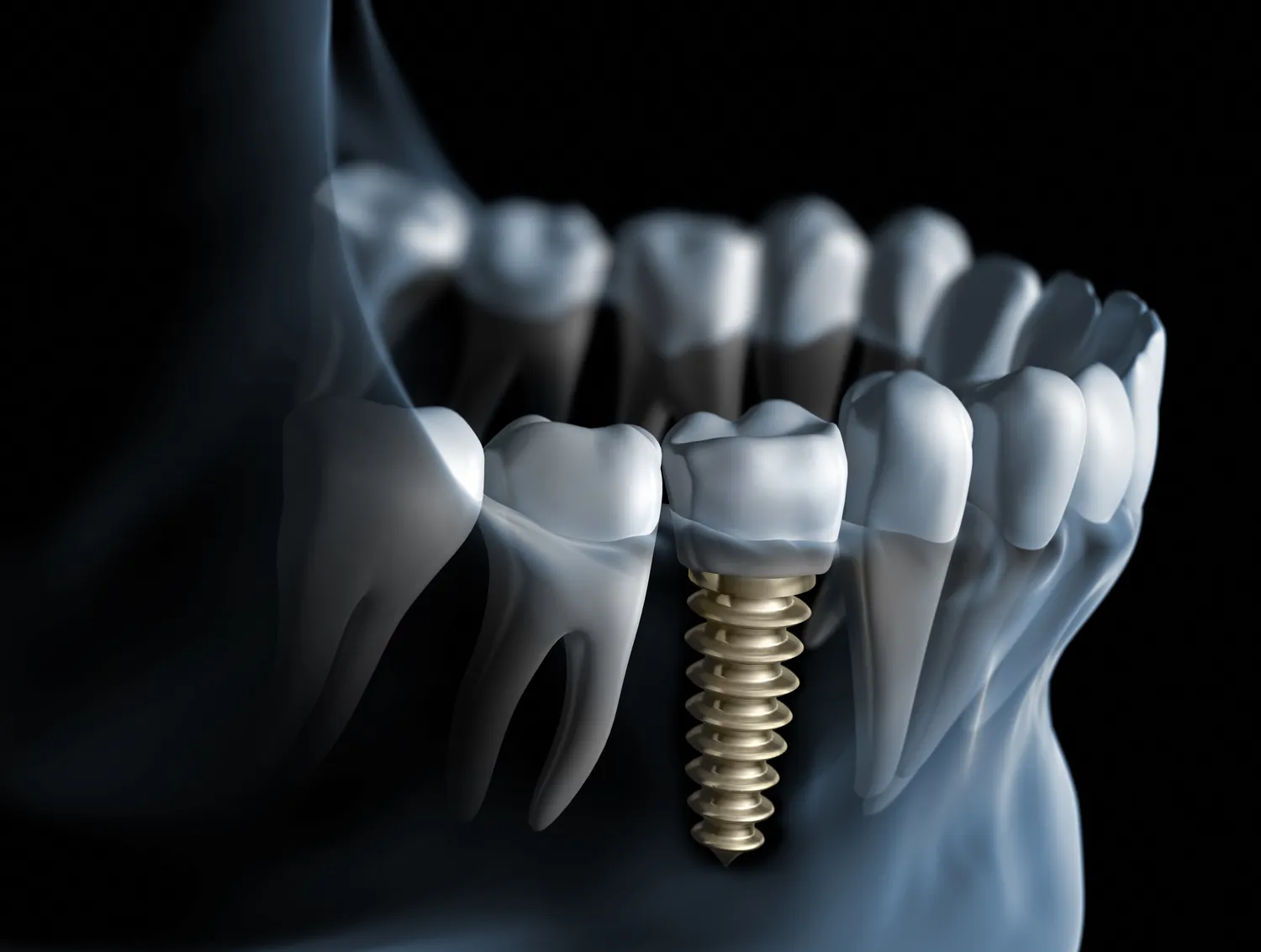
Decyzja o wszczepieniu implantu zębowego to znaczący krok w kierunku przywrócenia pełnej funkcjonalności i estetyki uśmiechu. Jest to procedura, która wymaga gruntownego przygotowania i zrozumienia całego procesu, od kwalifikacji po rekonwalescencję. Zanim jednak pacjent zdecyduje się na ten rodzaj leczenia protetycznego, istnieje szereg kluczowych informacji, które powinien przyswoić. Wiedza ta pozwoli mu na świadomy wybór, uniknięcie potencjalnych komplikacji i zapewnienie sobie najlepszych możliwych rezultatów. Właściwe przygotowanie do zabiegu, zrozumienie jego etapów, potencjalnych ryzyk oraz alternatywnych rozwiązań jest fundamentem sukcesu. Ten artykuł ma na celu dostarczenie kompleksowych informacji, które pomogą w podejmowaniu świadomych decyzji dotyczących implantów zębowych.
Proces planowania leczenia implantologicznego jest wieloetapowy i wymaga ścisłej współpracy między pacjentem a zespołem medycznym. Kluczowe jest dokładne zdiagnozowanie stanu zdrowia jamy ustnej, ocena gęstości i jakości kości szczęki lub żuchwy, a także ogólnego stanu zdrowia pacjenta. Lekarz stomatolog, specjalizujący się w implantologii, przeprowadzi szczegółowy wywiad medyczny, analizując historię chorób, przyjmowane leki oraz ewentualne alergie. Niezbędne są również badania obrazowe, takie jak pantomogram (RTG panoramiczne) lub tomografia komputerowa (CBCT), które pozwalają na precyzyjną ocenę struktury kostnej i położenia ważnych struktur anatomicznych, takich jak nerwy czy zatoki szczękowe. Dopiero na podstawie tych danych możliwe jest stworzenie indywidualnego planu leczenia, uwzględniającego rodzaj implantu, jego umiejscowienie oraz ewentualne zabiegi przygotowawcze.
Wybór odpowiedniego implantu i materiału, z którego jest wykonany, ma fundamentalne znaczenie dla jego trwałości i integracji z organizmem. Większość implantów dentystycznych jest wykonana z tytanu, biokompatybilnego metalu, który jest doskonale tolerowany przez ludzki organizm i posiada zdolność do osteointegracji, czyli zrastania się z kością. Dostępne są różne systemy implantologiczne, różniące się kształtem, powierzchnią i metodami produkcji. Wybór konkretnego systemu zależy od indywidualnych potrzeb pacjenta, warunków kostnych oraz preferencji lekarza. Niektórzy pacjenci mogą jednak wykazywać nadwrażliwość na tytan, co może skłonić do rozważenia implantów cyrkonowych, które są alternatywą dla osób poszukujących rozwiązań wolnych od metali. Powierzchnia implantu również odgrywa istotną rolę, ponieważ specjalistyczne powłoki mogą przyspieszyć proces gojenia i poprawić stabilność implantu w kości.
Jakie badania są niezbędne przed wszczepieniem implantu
Przeprowadzenie odpowiednich badań diagnostycznych stanowi absolutną podstawę do zakwalifikowania pacjenta do leczenia implantologicznego. Bez dokładnej oceny stanu zdrowia pacjenta i warunków panujących w jamie ustnej, ryzyko niepowodzenia procedury znacząco wzrasta. Kluczowe jest, aby lekarz stomatolog miał pełny obraz sytuacji, zanim przystąpi do jakichkolwiek interwencji. Badania te pozwalają nie tylko na stwierdzenie, czy pacjent jest odpowiednim kandydatem do wszczepienia implantu, ale również na zaplanowanie optymalnej strategii leczenia, uwzględniającej wszelkie potencjalne trudności i ryzyka.
Podstawowym badaniem jest szczegółowy wywiad medyczny, podczas którego lekarz zbiera informacje o ogólnym stanie zdrowia pacjenta. Należy poinformować o wszelkich przebytych i aktualnych chorobach, przyjmowanych lekach (szczególnie tych wpływających na krzepnięcie krwi, metabolizm kostny czy układ odpornościowy), alergiach oraz ewentualnych nawykach, takich jak palenie tytoniu czy nadmierne spożywanie alkoholu. Niektóre schorzenia, takie jak niekontrolowana cukrzyca, choroby serca, osteoporoza czy przyjmowanie bifosfonatów, mogą stanowić przeciwwskazanie do implantacji lub wymagać specjalnego podejścia. Po wywiadzie następuje dokładne badanie kliniczne jamy ustnej, oceniające stan dziąseł, obecność stanów zapalnych, jakość i ilość tkanki kostnej oraz stan uzębienia.
Badania obrazowe odgrywają kluczową rolę w planowaniu leczenia implantologicznego. Standardowo wykonuje się zdjęcie pantomograficzne (RTG panoramiczne), które pozwala na ocenę stanu całego uzębienia oraz struktur kostnych szczęki i żuchwy. Jest to badanie szybkie i stosunkowo tanie, jednak jego rozdzielczość może być niewystarczająca do precyzyjnej oceny warunków kostnych w miejscu planowanego wszczepienia implantu. Bardziej szczegółowe informacje dostarcza tomografia komputerowa wiązki stożkowej (CBCT). Badanie to umożliwia trójwymiarowe zobrazowanie kości, co pozwala na dokładne określenie jej wysokości, szerokości i gęstości, a także na zlokalizowanie ważnych struktur anatomicznych, takich jak kanał nerwu żuchwowego, zatoki szczękowe czy jama nosowa. Dzięki CBCT lekarz może precyzyjnie zaplanować pozycję, długość i średnicę implantu, a także ocenić potrzebę ewentualnych zabiegów augmentacji kości (podniesienia dna zatoki szczękowej, sterowanej regeneracji kości).
Kiedy implanty zębowe mogą nie być najlepszym rozwiązaniem
Mimo że implanty zębowe są coraz powszechniej stosowane i oferują wiele korzyści, nie są one rozwiązaniem idealnym dla każdego pacjenta. Istnieją pewne sytuacje medyczne oraz czynniki behawioralne, które mogą dyskwalifikować pacjenta z możliwości wszczepienia implantu lub znacznie zwiększać ryzyko niepowodzenia leczenia. Świadomość tych ograniczeń jest kluczowa dla uniknięcia rozczarowania i potencjalnych komplikacji. Lekarz stomatolog zawsze przeprowadza szczegółową kwalifikację, aby ocenić, czy implantacja jest bezpieczna i czy pacjent ma realne szanse na osiągnięcie satysfakcjonujących i trwałych rezultatów.
Przeciwwskazania do wszczepienia implantu można podzielić na bezwzględne i względne. Do przeciwwskazań bezwzględnych zalicza się niektóre ciężkie choroby ogólnoustrojowe, które mogą uniemożliwić prawidłowe gojenie się ran i integrację implantu z kością. Należą do nich między innymi niekontrolowana cukrzyca, niektóre choroby nowotworowe w trakcie leczenia, ciężkie choroby układu krążenia, choroby autoimmunologiczne oraz przyjmowanie pewnych leków immunosupresyjnych. W przypadku pacjentów, którzy przeszli radioterapię w obrębie głowy i szyi, ryzyko powikłań jest również znacznie podwyższone. Także ciąża jest stanem, w którym zazwyczaj odracza się zabiegi implantologiczne, chyba że są one absolutnie konieczne ze względów medycznych.
Do przeciwwskazań względnych, które można zazwyczaj skorygować przed zabiegiem, należą między innymi:
- Niewystarczająca ilość lub jakość tkanki kostnej w miejscu planowanego wszczepienia. W takich przypadkach konieczne może być przeprowadzenie zabiegów regeneracji kości, takich jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift).
- Niewłaściwa higiena jamy ustnej i brak motywacji pacjenta do jej utrzymania. Palenie tytoniu, nadmierne spożywanie alkoholu, a także brak regularnej higieny są głównymi czynnikami ryzyka rozwoju zapalenia tkanek okołowszczepowych (peri-implantitis), które może prowadzić do utraty implantu.
- Choroby przyzębia w stadium aktywnym. Należy je najpierw wyleczyć, aby zapewnić optymalne warunki dla gojenia i długoterminowego utrzymania implantu.
- Zgrzytanie zębami (bruksizm) w stopniu znaczącym. Może to prowadzić do nadmiernego obciążenia implantu i jego uszkodzenia. W takich przypadkach zaleca się stosowanie specjalnych nakładek ochronnych.
- Niektóre rodzaje protez ruchomych. Jeśli pacjent nosi rozległe protezy ruchome, które powodują ucisk na kość, należy najpierw ocenić ich dopasowanie i ewentualnie je skorygować.
Ważne jest, aby pacjent był w pełni szczery z lekarzem na temat swojego stanu zdrowia i stylu życia, aby wspólnie podjąć najlepszą decyzję dotyczącą leczenia.
Jakie są etapy leczenia implantologicznego krok po kroku
Proces wszczepienia implantu zębowego jest złożony i składa się z kilku odrębnych etapów, które wymagają precyzji, cierpliwości i ścisłego przestrzegania zaleceń lekarskich. Zrozumienie kolejności tych etapów pozwala pacjentowi na lepsze przygotowanie się do każdego z nich oraz na świadome śledzenie postępów leczenia. Każdy etap jest równie ważny dla osiągnięcia sukcesu i długoterminowego utrzymania wszczepionego implantu w prawidłowej funkcji.
Pierwszym i zarazem kluczowym etapem jest szczegółowa konsultacja i diagnostyka. Obejmuje ona wywiad medyczny, badanie kliniczne jamy ustnej oraz wykonanie niezbędnych badań obrazowych (RTG panoramiczne, CBCT). Na podstawie zebranych danych lekarz opracowuje indywidualny plan leczenia, przedstawia pacjentowi możliwe opcje terapeutyczne, omawia potencjalne ryzyko i korzyści, a także szacuje koszty leczenia. Na tym etapie pacjent może zadawać pytania i rozwiewać wszelkie wątpliwości. Po akceptacji planu leczenia przechodzi się do kolejnych etapów.
Następnie przeprowadzany jest zabieg chirurgicznego wszczepienia implantu. Jest to procedura zazwyczaj wykonywana w znieczuleniu miejscowym, choć w uzasadnionych przypadkach możliwe jest zastosowanie sedacji lub znieczulenia ogólnego. Lekarz nacina dziąsło w miejscu planowanego zabiegu, a następnie przy użyciu specjalistycznych wierteł przygotowuje łożysko w kości, do którego wprowadza śrubę implantu. Po umieszczeniu implantu, nacina się dziąsło w sposób umożliwiający jego zakrycie lub przykręca się śrubę zamykającą (w zależności od zastosowanej techniki). Następnie zakładane są szwy. Po zabiegu pacjent otrzymuje szczegółowe instrukcje dotyczące higieny jamy ustnej, diety i ewentualnego przyjmowania leków.
Kolejnym etapem jest okres gojenia, zwany osteointegracją. Trwa on zazwyczaj od kilku tygodni do kilku miesięcy, w zależności od indywidualnych warunków kostnych pacjenta i stosowanej techniki. W tym czasie kość stopniowo zrasta się z powierzchnią implantu, tworząc stabilne podparcie dla przyszłej odbudowy protetycznej. W tym okresie niezwykle ważne jest utrzymanie doskonałej higieny jamy ustnej oraz unikanie nadmiernego obciążania wszczepionego implantu. Po zakończeniu procesu osteointegracji następuje etap chirurgicznego odsłonięcia implantu (jeśli był zakryty) i przykręcenia śruby gojącej, która modeluje kształt dziąsła wokół przyszłej korony. Po okresie gojenia dziąsła, lekarz pobiera wyciski, które służą do wykonania indywidualnej odbudowy protetycznej, najczęściej korony protetycznej, ale czasami również mostu lub protezy opartej na implantach.
Jakie są koszty leczenia implantologicznego i sposoby ich finansowania
Kwestia kosztów leczenia implantologicznego jest jednym z najczęściej poruszanych tematów przez pacjentów rozważających tę formę uzupełnienia braków zębowych. Jest to inwestycja w zdrowie i jakość życia, która jednak wiąże się ze znacznymi wydatkami. Dokładna cena zależy od wielu czynników, dlatego przed podjęciem decyzji warto dokładnie zapoznać się z poszczególnymi składowymi całkowitego kosztu i dostępnymi opcjami finansowania.
Podstawowym elementem wpływającym na cenę jest sam implant. Na rynku dostępnych jest wiele systemów implantologicznych, różniących się producentem, materiałem, technologią wykonania oraz gwarancją. Implanty renomowanych, światowych producentów, posiadające długą historię badań i certyfikaty, zazwyczaj są droższe, ale jednocześnie oferują większe bezpieczeństwo i przewidywalność wyników. Cena obejmuje nie tylko samą śrubę tytanową, ale także śrubę łączącą (łącznik) oraz śrubę zamykającą, które są niezbędne do połączenia implantu z przyszłą koroną. Dodatkowe koszty mogą generować zabiegi przygotowawcze, takie jak regeneracja kości (augmentacja), podniesienie dna zatoki szczękowej (sinus lift) czy ekstrakcje zębów, które są konieczne przed wszczepieniem implantu.
Kolejnym istotnym czynnikiem wpływającym na całkowity koszt jest odbudowa protetyczna. Najczęściej stosowaną formą jest korona protetyczna wykonana na implancie. Jej cena zależy od materiału, z jakiego jest wykonana (np. ceramika porcelanowa, cyrkon, kompozyt), stopnia skomplikowania pracy protetycznej oraz prestiżu laboratorium protetycznego. W przypadku braku kilku zębów lub bezzębia, może być konieczne wykonanie mostu protetycznego opartego na implantach lub protezy ruchomej przykręcanej do implantów. Koszty te są oczywiście wyższe niż w przypadku pojedynczej korony. Cena zabiegu chirurgicznego wszczepienia implantu oraz etapu protetycznego jest zazwyczaj podawana oddzielnie przez gabinet stomatologiczny.
Dostępne opcje finansowania obejmują kilka możliwości. Wiele klinik stomatologicznych oferuje możliwość płatności ratalnej, często we współpracy z zewnętrznymi firmami finansującymi leczenie. Pozwala to rozłożyć koszt na dogodniejsze dla pacjenta raty. Niektóre placówki oferują również własne systemy ratalne, bez oprocentowania lub z niskim oprocentowaniem, co jest atrakcyjną opcją dla wielu pacjentów. Przed podjęciem decyzji o finansowaniu, warto dokładnie zapoznać się z warunkami umowy, oprocentowaniem, wysokością rat i ewentualnymi dodatkowymi opłatami. Warto również sprawdzić, czy istnieją jakieś możliwości uzyskania dofinansowania z ubezpieczenia zdrowotnego lub prywatnych polis ubezpieczeniowych, choć w Polsce refundacja implantów jest ograniczona.
Jak dbać o implanty zębowe po zabiegu i w dłuższej perspektywie
Wszczepienie implantu zębowego to znacząca inwestycja, która, przy odpowiedniej pielęgnacji, może służyć pacjentowi przez wiele lat, a nawet całe życie. Kluczem do długoterminowego sukcesu jest nie tylko właściwie przeprowadzony zabieg i udana osteointegracja, ale przede wszystkim codzienna, staranna higiena jamy ustnej oraz regularne wizyty kontrolne u stomatologa. Zaniedbania w tym zakresie mogą prowadzić do poważnych komplikacji, takich jak zapalenie tkanek okołowszczepowych (peri-implantitis), które w skrajnych przypadkach może skutkować utratą implantu.
Bezpośrednio po zabiegu wszczepienia implantu, pacjent otrzymuje szczegółowe zalecenia dotyczące higieny. Należy unikać szczotkowania miejsca operowanego przez kilka dni, a do higieny jamy ustnej stosować płukanki antybakteryjne zalecone przez lekarza. Dietę należy ograniczyć do pokarmów miękkich, niegorących i nieostrych, aby nie podrażniać rany pooperacyjnej i nie obciążać nadmiernie implantu. Powrót do normalnej diety następuje stopniowo, w miarę gojenia się tkanek.
Po okresie rekonwalescencji i zakończeniu leczenia protetycznego, codzienna higiena jamy ustnej powinna być jeszcze bardziej staranna. Niezbędne jest regularne szczotkowanie zębów dwa razy dziennie, z użyciem miękkiej szczoteczki i pasty do zębów z fluorem. Szczególną uwagę należy zwrócić na obszary wokół implantu i łącznika, gdzie mogą gromadzić się resztki pokarmowe i bakterie. W tym celu zaleca się stosowanie specjalnych nici dentystycznych do implantów, irygatorów wodnych oraz szczoteczek międzyzębowych. Lekarz stomatolog lub higienistka stomatologiczna może również zarekomendować odpowiednie płukanki do płukania jamy ustnej, które pomogą w utrzymaniu czystości i zapobiegną rozwojowi bakterii.
Równie istotne są regularne wizyty kontrolne u stomatologa, zazwyczaj co 6 miesięcy. Podczas takich wizyt lekarz ocenia stan implantu, tkanek otaczających go, a także całej jamy ustnej. Przeprowadzane są profesjonalne zabiegi higienizacyjne, które pozwalają na usunięcie osadu i kamienia nazębnego, którego pacjent nie jest w stanie samodzielnie usunąć. Lekarz może również wykonać zdjęcia rentgenowskie, aby ocenić stan kości wokół implantu. Wczesne wykrycie ewentualnych problemów, takich jak zapalenie dziąseł okołowszczepowych, pozwala na szybkie wdrożenie odpowiedniego leczenia i zapobiega jego progresji. Pacjenci, którzy palą tyto warto pamiętać, że palenie tytoniu znacząco zwiększa ryzyko powikłań i może negatywnie wpływać na długoterminowe utrzymanie implantu. Warto rozważyć rzucenie palenia przed zabiegiem i w okresie rekonwalescencji.