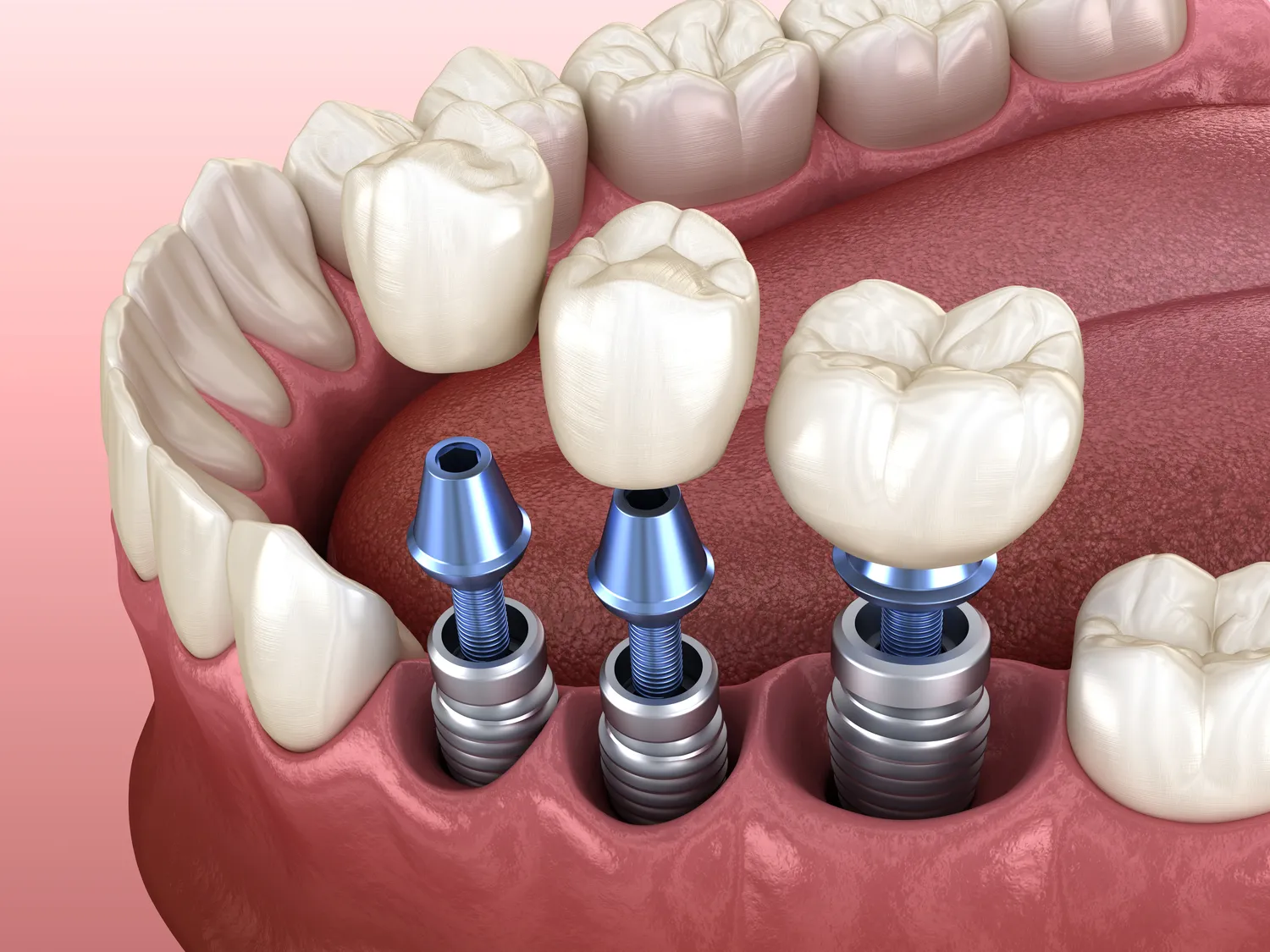
Decyzja o wszczepieniu implantów zębowych jest często postrzegana jako rozwiązanie problemu utraty zębów na stałe. Choć implanty stomatologiczne są projektowane z myślą o długowieczności i mogą służyć pacjentom przez wiele lat, a nawet dekady, pojawia się naturalne pytanie dotyczące ich żywotności i ewentualnej konieczności wymiany. Pytanie „czy implanty trzeba wymieniać?” jest jednym z najczęściej zadawanych przez osoby rozważające tę procedurę lub już po niej. Odpowiedź nie jest jednoznaczna i zależy od wielu czynników, obejmujących zarówno jakość samego implantu, sposób jego wszczepienia, jak i późniejszą higienę oraz styl życia pacjenta. Warto zaznaczyć, że implant, jako taki, to niewielka śruba wszczepiana w kość szczęki lub żuchwy, stanowiąca podstawę dla korony protetycznej. To właśnie ta część, czyli odbudowa protetyczna, bywa bardziej narażona na zużycie i może wymagać modernizacji lub wymiany w przyszłości.
Współczesna stomatologia implantologiczna opiera się na wykorzystaniu materiałów najwyższej jakości, takich jak tytan, który jest biokompatybilny i doskonale integruje się z tkanką kostną. Ta integracja, zwana osteointegracją, jest kluczowa dla stabilności implantu i jego długowieczności. Jednakże, nawet najbardziej zaawansowane technologicznie implanty nie są niezniszczalne. Czynniki takie jak choroby przyzębia, urazy mechaniczne, niewłaściwa higiena jamy ustnej, a nawet niektóre schorzenia ogólnoustrojowe mogą wpłynąć na stan tkanki kostnej wokół implantu, prowadząc do jego utraty. Dlatego też, choć sam implant może pozostać stabilny, jego otoczenie, czyli dziąsło i kość, mogą ulec degradacji, co potencjalnie może prowadzić do konieczności interwencji.
Należy odróżnić sam implant od odbudowy protetycznej, która na nim spoczywa. Korony protetyczne, mosty czy protezy mocowane na implantach są wykonane z różnych materiałów, takich jak ceramika, porcelana czy kompozyty. Te materiały, podobnie jak naturalne zęby, ulegają naturalnemu zużyciu, mogą ulec ukruszeniu, przebarwieniu lub po prostu stać się przestarzałe w kontekście estetycznym. Dlatego też, częściej niż sam implant, wymianie może podlegać jego protetyczne zwieńczenie. Zrozumienie tej różnicy jest kluczowe w odpowiedzi na pytanie o wymianę implantów.
Kiedy warto rozważyć wymianę korony protetycznej na implancie
Korony protetyczne, które stanowią widoczną część odbudowy zęba na implancie, są poddawane znacznym obciążeniom podczas codziennego spożywania pokarmów i mówienia. Z czasem, materiały, z których są wykonane, mogą wykazywać oznaki zużycia. Jednym z najczęstszych powodów wymiany korony jest jej zużycie mechaniczne. Powierzchnia żująca może się ścierać, co prowadzi do zmiany kształtu zęba i może wpływać na zgryz, powodując dyskomfort lub problemy z żuciem. Szczególnie narażone na ścieranie są korony wykonane z materiałów mniej odpornych na ścieranie niż naturalne szkliwo, lub te, które były narażone na nadmierne siły podczas zgryzu, na przykład w przypadku bruksizmu.
Estetyka odgrywa również kluczową rolę w decyzji o wymianie korony protetycznej. Z biegiem lat, materiały ceramiczne lub kompozytowe mogą ulec przebarwieniu, szczególnie jeśli pacjent spożywa kawę, herbatę, czerwone wino lub pali papierosy. Chociaż korony są odporne na plamy w porównaniu do naturalnych zębów, pewne substancje mogą z czasem wniknąć w ich strukturę lub spowodować powstanie nalotu, który trudno usunąć. Ponadto, wraz ze zmianami w tkankach przyzębia, które mogą naturalnie postępować z wiekiem, może dojść do odsłonięcia się szyjki implantu lub fragmentu łącznika protetycznego. W takich przypadkach, nawet jeśli korona jest technicznie w dobrym stanie, jej estetyka może zostać znacząco obniżona, co skłania pacjentów do jej wymiany w celu przywrócenia naturalnego wyglądu uśmiechu.
Innym powodem wymiany korony może być jej uszkodzenie. Ukruszenie fragmentu korony, pęknięcie lub nawet całkowite obluzowanie się elementu protetycznego to sytuacje, które wymagają natychmiastowej interwencji. Choć rzadko zdarza się to w przypadku dobrze wykonanej i stabilnej pracy protetycznej, urazy mechaniczne, takie jak uderzenie w twarz, czy też nadmierne obciążenie protetyczne mogą doprowadzić do takich uszkodzeń. W zależności od stopnia uszkodzenia, stomatolog może zdecydować o naprawie korony, ale często bardziej trwałym i estetycznym rozwiązaniem jest wykonanie nowej korony. W przypadku niektórych starszych typów koron, wykonanych na metalowym stelażu, może również wystąpić problem z estetyką linii dziąsła, gdzie metalowy podkład staje się widoczny, co również skłania do wymiany na nowoczesne, pełnoceramiczne rozwiązania.
Problemy z tkankami wokół implantu mogą wymagać interwencji
Zdrowie tkanek otaczających implant jest równie ważne, jak jego stabilność w kości. Zapalenie dziąseł wokół implantu, zwane mukozitis, jest stanem odwracalnym i zazwyczaj spowodowanym niedostateczną higieną jamy ustnej. Jest to pierwszy sygnał ostrzegawczy, który może prowadzić do poważniejszych problemów, jeśli nie zostanie podjęte odpowiednie leczenie. Nieleczone mukozitis może przerodzić się w periimplantitis, czyli zapalenie tkanek otaczających implant, które obejmuje również tkankę kostną. Periimplantitis jest schorzeniem postępującym, które może prowadzić do utraty kości wokół implantu, a w konsekwencji do jego rozchwiania i wypadnięcia.
Utrata tkanki kostnej wokół implantu jest jednym z najgroźniejszych powikłań, które mogą wystąpić. Jest ona często spowodowana przewlekłym zapaleniem periimplantitis, które nie zostało odpowiednio wcześnie zdiagnozowane i leczone. W początkowej fazie choroba może przebiegać bezobjawowo, co utrudnia jej wykrycie. Dopiero w zaawansowanym stadium pacjent może zauważyć objawy takie jak krwawienie z dziąseł, obrzęk, nieprzyjemny zapach z ust, a w końcu rozchwianie implantu. W przypadku znaczącej utraty kości, stabilność implantu może zostać zagrożona, co w skrajnych przypadkach może oznaczać konieczność jego usunięcia. Leczenie periimplantitis jest skomplikowane i często wymaga zarówno profesjonalnych zabiegów higienizacyjnych, jak i leczenia chirurgicznego, mającego na celu regenerację utraconej tkanki kostnej. Niektóre nowoczesne techniki chirurgiczne pozwalają na odtworzenie utraconej kości, co może umożliwić zachowanie implantu.
Czynniki ryzyka związane z utratą tkanki kostnej wokół implantu obejmują nie tylko wspomnianą wcześniej niewłaściwą higienę i zapalenie, ale także pewne schorzenia ogólnoustrojowe. Cukrzyca, szczególnie źle kontrolowana, zwiększa ryzyko infekcji i problemów z gojeniem, co może negatywnie wpływać na stan tkanek okołowszczepowych. Palenie tytoniu jest kolejnym istotnym czynnikiem ryzyka, ponieważ ogranicza dopływ krwi do dziąseł i kości, spowalnia proces gojenia i zwiększa podatność na infekcje. Niektóre leki, na przykład te stosowane w leczeniu osteoporozy, mogą również wpływać na metabolizm kostny i zdrowie tkanek przyzębia. Regularne kontrole stomatologiczne i profesjonalna higienizacja są kluczowe dla wczesnego wykrywania i zapobiegania problemom z tkankami wokół implantów.
Czynniki wpływające na żywotność wszczepionych implantów
Długość życia implantu zębowego jest ściśle powiązana z jego fundamentalną stabilnością, która zależy od procesu osteointegracji. Jest to proces, w którym tkanka kostna wrasta w powierzchnię implantu, tworząc mocne i trwałe połączenie. Czynniki takie jak jakość kości pacjenta, technika chirurgiczna zastosowana podczas wszczepienia, a także obecność infekcji czy stan zapalny mogą wpłynąć na sukces tego procesu. W przypadku prawidłowej osteointegracji, implant staje się integralną częścią kości i teoretycznie może pozostać w tym miejscu przez całe życie pacjenta.
Styl życia pacjenta odgrywa niebagatelną rolę w długoterminowym sukcesie implantów. Osoby, które dbają o regularną i dokładną higienę jamy ustnej, regularnie odwiedzają stomatologa na kontrole i profesjonalne czyszczenie, znacznie zwiększają szanse na zachowanie swoich implantów w dobrym stanie przez długie lata. Zaniechanie higieny prowadzi do gromadzenia się płytki nazębnej i kamienia nazębnego, co z kolei może wywołać stan zapalny dziąseł (mukozitis), a w dalszej kolejności zapalenie kości wokół implantu (periimplantitis). Te schorzenia mogą prowadzić do utraty tkanki kostnej podtrzymującej implant, co stanowi bezpośrednie zagrożenie dla jego stabilności.
Nawyki takie jak palenie tytoniu, nadmierne spożywanie alkoholu, czy też nieleczone choroby przewlekłe, takie jak cukrzyca, mogą negatywnie wpływać na zdrowie tkanek okołowszczepowych. Palenie tytoniu znacząco zwiększa ryzyko periimplantitis i utraty kości, ponieważ osłabia układ odpornościowy i ogranicza dopływ krwi do dziąseł. Podobnie, źle kontrolowana cukrzyca może prowadzić do zwiększonej podatności na infekcje i problemów z gojeniem. Nadmierne obciążenie implantów, na przykład w wyniku bruksizmu (zgrzytania zębami), bez zastosowania odpowiedniej ochrony, takiej jak ochraniacz na zęby, może również prowadzić do przeciążeń i potencjalnych uszkodzeń implantu lub jego protetycznego uzupełnienia. Dlatego też, świadomość tych czynników i aktywne działania profilaktyczne są kluczowe dla zapewnienia długowieczności implantów.
Jakie są alternatywy, gdy implant nie spełnia swojej roli
W sytuacji, gdy implant zębowy przestaje spełniać swoją funkcję, czy to z powodu utraty stabilności, problemów z tkankami okołowszczepowymi, czy też uszkodzenia części protetycznej, lekarz stomatolog wraz z pacjentem analizują dostępne opcje. W pierwszej kolejności ocenia się możliwość zachowania implantu. Jeśli utrata kości jest niewielka i proces zapalny jest pod kontrolą, możliwe jest przeprowadzenie zabiegów regeneracyjnych mających na celu odbudowę tkanki kostnej i przywrócenie zdrowia dziąseł. W niektórych przypadkach, gdy problem dotyczy wyłącznie korony protetycznej, jej wymiana na nową, lepiej dopasowaną lub wykonaną z nowocześniejszych materiałów, może rozwiązać problem estetyczny lub funkcjonalny.
Jeśli jednak implant jest rozchwiany, utrata kości jest znaczna, lub doszło do uszkodzenia, które uniemożliwia dalsze użytkowanie, konieczne może być jego usunięcie. Proces usuwania implantu jest zazwyczaj stosunkowo prosty i przypomina ekstrakcję zęba. Po zagojeniu się tkanki kostnej i dziąseł, można rozważyć ponowne wszczepienie implantu w to samo miejsce, jeśli warunki kostne na to pozwalają. Czasami, jeśli poprzednie wszczepienie zakończyło się niepowodzeniem z przyczyn technicznych lub anatomicznych, lekarz może zaproponować wszczepienie implantu w innym miejscu.
W przypadku braku możliwości ponownego wszczepienia implantu lub gdy pacjent preferuje inne rozwiązanie, istnieją tradycyjne metody uzupełniania braków zębowych. Protezy ruchome, czyli częściowe lub całkowite, są nadal skuteczną opcją dla wielu pacjentów. Choć nie dają one takiego komfortu i stabilności jak implanty, są one zazwyczaj tańsze i mniej inwazyjne. Innym rozwiązaniem jest wykonanie tradycyjnego mostu protetycznego, który jest mocowany na naturalnych zębach pacjenta, stanowiących filary dla całej konstrukcji. Decyzja o najlepszej metodzie uzupełnienia braku zębowego zawsze powinna być podejmowana indywidualnie, po konsultacji z doświadczonym stomatologiem, który oceni stan zdrowia jamy ustnej pacjenta, jego potrzeby i oczekiwania.
Jak prawidłowa higiena wpływa na długowieczność implantów
Prawidłowa higiena jamy ustnej jest absolutnie kluczowa dla utrzymania zdrowia implantów zębowych i ich długowieczności. W przeciwieństwie do naturalnych zębów, implanty nie posiadają własnego, żywego systemu obronnego w postaci miazgi i tkanki przyzębia, które mogłyby sygnalizować wczesne stadia infekcji. Dlatego też, odpowiedzialność za utrzymanie czystości spoczywa w całości na pacjencie i stomatologu. Regularne i dokładne szczotkowanie zębów, dwa razy dziennie, z użyciem miękkiej szczoteczki do zębów i pasty z fluorem, jest podstawą. Szczególną uwagę należy poświęcić obszarom wokół implantów, gdzie resztki jedzenia i płytka bakteryjna mogą łatwo się gromadzić.
Oprócz standardowego szczotkowania, bardzo ważne jest codzienne stosowanie nici dentystycznej lub specjalnych szczoteczek międzyzębowych. Są one niezbędne do usuwania płytki bakteryjnej z przestrzeni między implantem a sąsiednimi zębami, a także z obszarów pod konstrukcją protetyczną, gdzie zwykła szczoteczka nie jest w stanie dotrzeć. Dla pacjentów z implantami, szczególnie tych z bardziej rozbudowanymi pracami protetycznymi, stomatolog może zalecić stosowanie irygatora wodnego. Irygator, emitując strumień wody pod ciśnieniem, pomaga wypłukać resztki jedzenia i płytkę bakteryjną z trudno dostępnych miejsc, co stanowi cenne uzupełnienie codziennej higieny.
Regularne wizyty kontrolne u stomatologa i higienistki stomatologicznej są nieodzownym elementem profilaktyki. Podczas tych wizyt profesjonalista ocenia stan zdrowia dziąseł i tkanki kostnej wokół implantów, sprawdza stabilność implantu i jego uzupełnienia protetycznego, a także wykonuje profesjonalne czyszczenie. Profesjonalne usuwanie kamienia nazębnego i osadów, które mogą być trudne do usunięcia samodzielnie, jest kluczowe dla zapobiegania rozwojowi stanów zapalnych. Stomatolog może również udzielić pacjentowi indywidualnych wskazówek dotyczących higieny, dopasowanych do jego specyficznych potrzeb i rodzaju zastosowanych implantów oraz odbudów protetycznych. Dbanie o implanty od pierwszego dnia po zabiegu, poprzez sumienną higienę i regularne kontrole, jest najlepszą inwestycją w ich długowieczność.