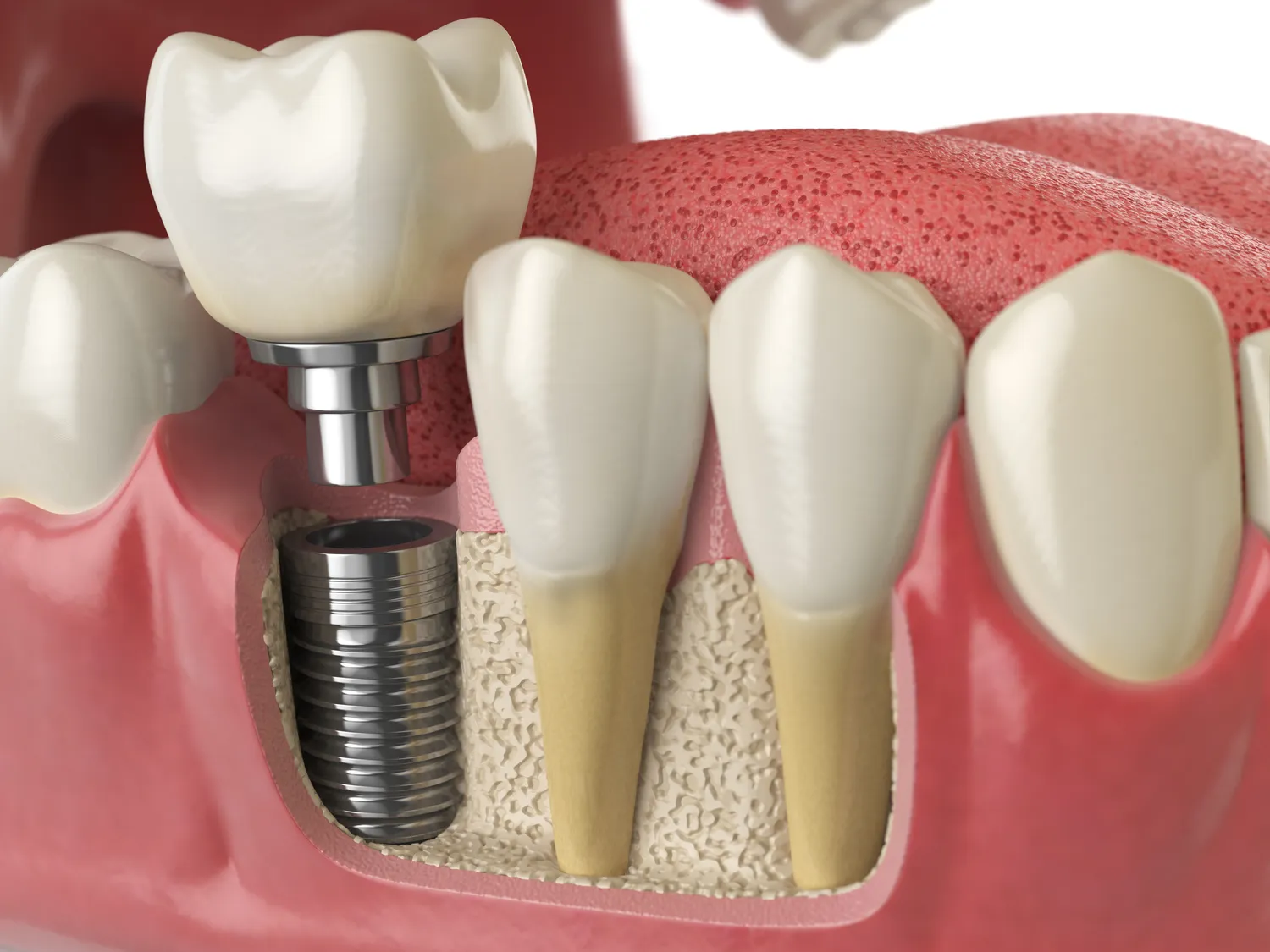
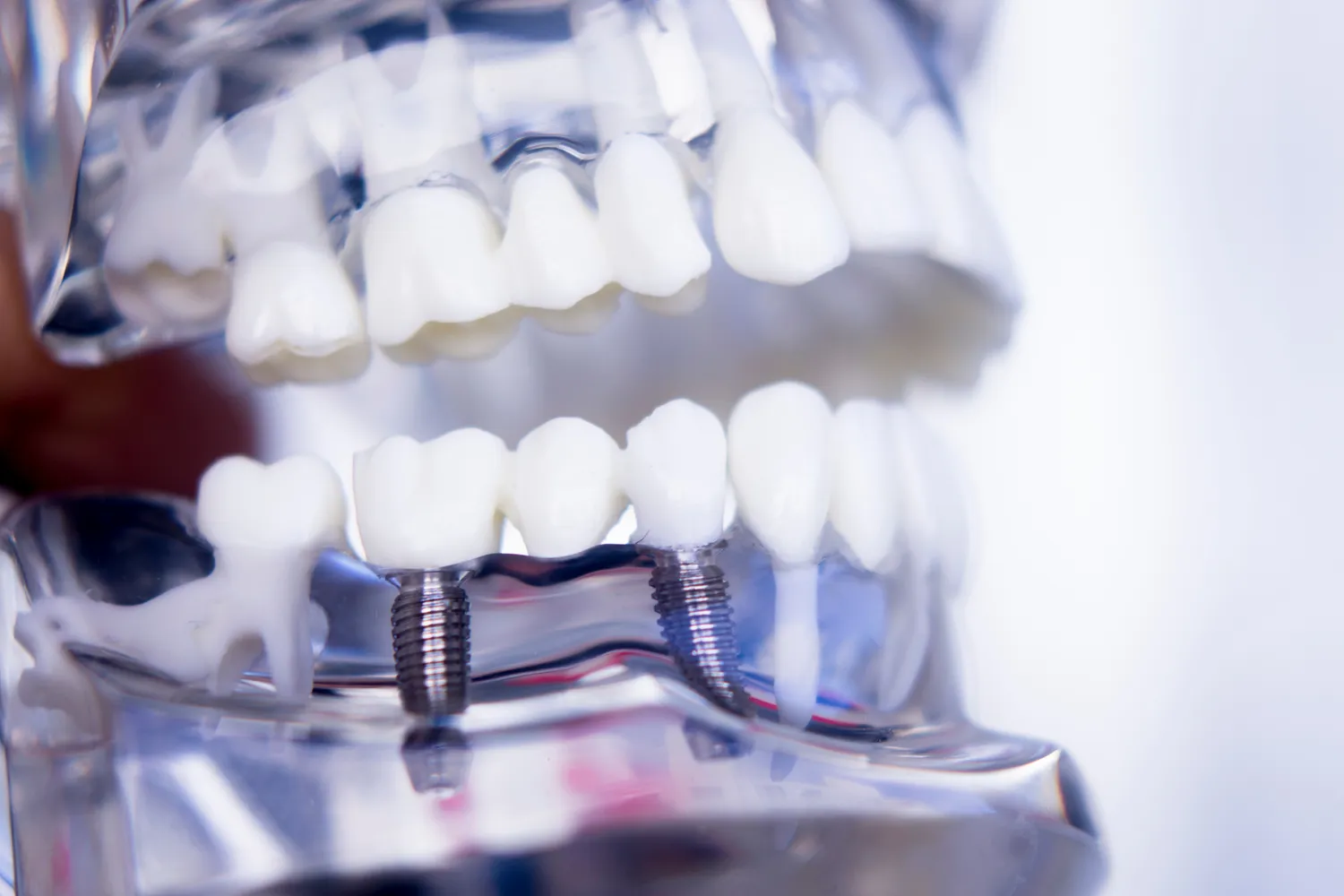
Implanty stomatologiczne stanowią rewolucyjne rozwiązanie w dziedzinie protetyki stomatologicznej, oferując pacjentom możliwość odzyskania pełnej funkcjonalności i estetyki uśmiechu. Zanim jednak pacjent zdecyduje się na ten zabieg, kluczowe jest dokładne zdiagnozowanie i wyeliminowanie wszelkich potencjalnych przeciwwskazań. Nie każdy, kto marzy o implantach, może zostać ich szczęśliwym posiadaczem. Istnieje szereg czynników medycznych i ogólnoustrojowych, które mogą dyskwalifikować pacjenta lub wymagać specjalistycznego podejścia i odpowiedniego przygotowania. Zrozumienie tych ograniczeń jest fundamentalne dla bezpieczeństwa pacjenta i sukcesu leczenia. Zaniedbanie tego etapu diagnostycznego może prowadzić do poważnych komplikacji, takich jak odrzucenie implantu, infekcje czy nawet trwałe uszkodzenie tkanki kostnej. Dlatego też szczegółowy wywiad lekarski, kompleksowa diagnostyka obrazowa oraz konsultacje z innymi specjalistami są nieodłącznym elementem kwalifikacji do wszczepienia implantów stomatologicznych.
Decyzja o wszczepieniu implantu zawsze powinna być poprzedzona wizytą u doświadczonego stomatologa specjalizującego się w implantologii. Lekarz oceni stan zdrowia jamy ustnej, gęstość i jakość kości szczęki lub żuchwy, a także ogólny stan zdrowia pacjenta. Należy poinformować lekarza o wszystkich przyjmowanych lekach, przebytych chorobach oraz o ewentualnych alergiach. Tylko wszechstronna ocena pozwala na bezpieczne i skuteczne przeprowadzenie procedury implantologicznej. Niewłaściwa kwalifikacja może skutkować niepowodzeniem zabiegu i koniecznością usunięcia implantu, co generuje dodatkowe koszty i wydłuża proces leczenia.
Wszczepienie implantu stomatologicznego, choć uznawane za procedurę o wysokim wskaźniku powodzenia, nie jest pozbawione ryzyka. Istnieją pewne stany zdrowotne i choroby, które mogą stanowić przeciwwskazanie do wykonania zabiegu lub wymagać szczególnej ostrożności i modyfikacji planu leczenia. Właściwa diagnoza i ocena potencjalnych ryzyk są kluczowe dla zapewnienia bezpieczeństwa pacjenta oraz długoterminowego sukcesu wszczepionych implantów. Ignorowanie przeciwwskazań może prowadzić do poważnych komplikacji, takich jak infekcje, problemy z gojeniem się ran, a nawet odrzucenie implantu przez organizm.
Przeciwwskazania do implantów stomatologicznych jakie choroby uniemożliwiają zabieg
Choroby ogólnoustrojowe stanowią jedną z najistotniejszych grup przeciwwskazań do wszczepienia implantów stomatologicznych. Pacjenci cierpiący na nieuregulowaną cukrzycę są szczególnie narażeni na komplikacje po zabiegach chirurgicznych. Wysoki poziom glukozy we krwi może znacząco upośledzać proces gojenia się ran, zwiększać ryzyko infekcji i negatywnie wpływać na proces osteointegracji, czyli zrastania się implantu z tkanką kostną. W takich przypadkach implantologia jest możliwa, ale wymaga ścisłej współpracy z lekarzem prowadzącym pacjenta i uzyskania jego zgody, a także zapewnienia optymalnego poziomu cukru we krwi przed, w trakcie i po zabiegu.
Choroby sercowo-naczyniowe, takie jak nadciśnienie tętnicze, choroby niedokrwienne serca czy niedawno przebyty zawał, również mogą stanowić przeciwwskazanie. Zabieg chirurgiczny wiąże się ze stresem dla organizmu, który może prowadzić do niebezpiecznych wahań ciśnienia krwi czy arytmii. Pacjenci z problemami kardiologicznymi powinni być pod ścisłą opieką kardiologa, a decyzję o możliwości przeprowadzenia zabiegu podejmuje się indywidualnie, biorąc pod uwagę stan pacjenta i potencjalne ryzyko. Niektóre leki kardiologiczne, np. rozrzedzające krew, mogą również wymagać modyfikacji dawkowania przed zabiegiem.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów, toczeń czy zespół Sjögrena, mogą negatywnie wpływać na proces gojenia się i zwiększać ryzyko powikłań. W takich przypadkach układ odpornościowy pacjenta może reagować w sposób nieprzewidywalny, prowadząc do stanów zapalnych wokół implantu. Terapia immunosupresyjna, często stosowana u pacjentów z chorobami autoimmunologicznymi, dodatkowo osłabia zdolność organizmu do walki z infekcjami i może utrudniać integrację implantu z kością. Zawsze wymagana jest konsultacja z lekarzem reumatologiem i dokładna ocena ryzyka.
Inne choroby ogólnoustrojowe, takie jak choroby tarczycy, choroby wątroby czy nerek, również wymagają indywidualnej oceny. Niewydolność nerek może wpływać na metabolizm leków i proces gojenia, a choroby wątroby mogą zaburzać krzepnięcie krwi. Wszczepienie implantów stomatologicznych wymaga, aby pacjent był w możliwie najlepszym stanie zdrowia ogólnego, a wszelkie choroby przewlekłe były pod kontrolą.
Zaburzenia krzepnięcia krwi jako istotne implanty stomatologiczne przeciwwskazania
Zaburzenia krzepnięcia krwi, takie jak hemofilia czy choroba von Willebranda, stanowią bardzo poważne przeciwwskazanie do wszczepienia implantów stomatologicznych. Procedura ta wiąże się z ingerencją chirurgiczną, a w przypadku pacjentów z problemami z krzepnięciem krwi, nawet niewielkie krwawienie może być trudne do zatrzymania i stanowić bezpośrednie zagrożenie dla życia. Długotrwałe krwawienie po zabiegu może prowadzić do powstania dużych krwiaków, utrudniać gojenie się ran, zwiększać ryzyko infekcji i prowadzić do niepowodzenia leczenia implantologicznego.
W przeszłości pacjenci z zaburzeniami krzepnięcia byli praktycznie dyskwalifikowani z leczenia implantologicznego. Obecnie, dzięki postępowi w medycynie i hematologii, istnieją pewne możliwości przeprowadzenia zabiegu, jednak wymaga to bardzo starannego przygotowania i ścisłej współpracy między implantologiem a hematologiem. Pacjent musi przejść specjalistyczne leczenie, które ma na celu wyrównanie poziomu czynników krzepnięcia we krwi przed zabiegiem. Po zabiegu konieczne jest również monitorowanie stanu pacjenta i zapobieganie ewentualnym powikłaniom krwotocznym.
Wśród leków, które mogą wpływać na krzepnięcie krwi, znajdują się popularne leki przeciwzakrzepowe, takie jak warfaryna, acenokumarol czy nowsze doustne antykoagulanty (NOACs), a także leki przeciwpłytkowe, np. aspiryna czy klopidogrel. Stosowanie tych leków nie zawsze jest bezwzględnym przeciwwskazaniem do implantacji, ale wymaga dokładnej oceny ryzyka i korzyści. Lekarz implantolog, we współpracy z lekarzem prowadzącym pacjenta, podejmuje decyzję o ewentualnym czasowym odstawieniu lub modyfikacji dawkowania tych leków. Bardzo ważne jest, aby pacjent otwarcie informował lekarza o wszystkich przyjmowanych lekach.
Niektóre choroby hematologiczne, poza klasycznymi zaburzeniami krzepnięcia, również mogą stanowić problem. Na przykład, niektóre rodzaje anemii mogą wpływać na proces gojenia, a choroby szpiku kostnego mogą mieć wpływ na ogólną zdolność organizmu do regeneracji. Każdy przypadek wymaga indywidualnej analizy medycznej.
Choroby przyzębia jako czynnik wykluczający implanty stomatologiczne przeciwwskazania
Choroby przyzębia, takie jak zapalenie dziąseł (gingivitis) i paradontoza (periodontitis), stanowią jedne z najczęstszych przeciwwskazań do wszczepienia implantów stomatologicznych. Paradontoza to poważna choroba zapalna tkanek otaczających ząb, która prowadzi do stopniowego niszczenia kości szczęki lub żuchwy, a także do rozchwiania i utraty zębów. Wszczepienie implantu w środowisku objętym aktywnym procesem zapalnym przyzębia jest obarczone bardzo wysokim ryzykiem niepowodzenia.
Głównym powodem, dla którego aktywne choroby przyzębia dyskwalifikują pacjenta, jest brak odpowiedniego wsparcia kostnego dla implantu. Kość, która została zdegradowana przez proces paradontologiczny, nie jest w stanie zapewnić stabilności i integracji z wszczepem. Co więcej, bakterie odpowiedzialne za choroby przyzębia mogą łatwo przenieść się w okolice implantu, prowadząc do stanu zapalnego zwanego peri-implantitis, który jest trudny do leczenia i często skutkuje utratą implantu. Peri-implantitis jest jednym z głównych powodów niepowodzenia leczenia implantologicznego.
Zanim pacjent z historią chorób przyzębia będzie mógł rozważać leczenie implantologiczne, konieczne jest przeprowadzenie kompleksowego leczenia paradontologicznego. Obejmuje ono profesjonalne oczyszczenie zębów z kamienia i płytki nazębnej, leczenie chirurgiczne w celu regeneracji utraconych tkanek (jeśli jest to możliwe) oraz wdrożenie rygorystycznej, domowej higieny jamy ustnej. Pacjent musi wykazać się pełnym zaangażowaniem w utrzymanie nienagannej higieny, aby zapobiec nawrotom choroby. Dopiero po ustabilizowaniu stanu przyzębia i po okresie obserwacji, można rozważać kwalifikację do implantacji.
Nawet po pomyślnym leczeniu paradontozy i wszczepieniu implantów, pacjenci z historią tej choroby wymagają szczególnej uwagi. Regularne wizyty kontrolne i profesjonalne zabiegi higienizacyjne stają się jeszcze ważniejsze. Stomatolog musi na bieżąco monitorować stan tkanek wokół implantów, aby wcześnie wykryć ewentualne oznaki zapalenia. Zaniedbanie higieny i brak regularnych kontroli może doprowadzić do nawrotu choroby i utraty implantu, nawet po latach od jego wszczepienia.
Palenie papierosów jako istotne implanty stomatologiczne przeciwwskazania i ryzyko
Palenie papierosów jest jednym z najbardziej znaczących czynników ryzyka związanym z leczeniem implantologicznym i stanowi częste przeciwwskazanie do wszczepienia implantów. Toksyczne substancje zawarte w dymie tytoniowym, a w szczególności nikotyna, mają negatywny wpływ na wiele aspektów zdrowia, w tym na proces gojenia się ran i zdolność organizmu do regeneracji tkanek. Wszczepienie implantu stomatologicznego jest procedurą chirurgiczną, która wymaga optymalnych warunków do prawidłowego zrastania się implantu z kością i gojenia się tkanek miękkich.
Nikotyna, będąca silnym środkiem zwężającym naczynia krwionośne, znacząco ogranicza dopływ tlenu i składników odżywczych do tkanek w okolicy implantu. Skutkuje to spowolnieniem procesu gojenia, zwiększonym ryzykiem infekcji i osłabieniem reakcji immunologicznej organizmu. Brak odpowiedniego ukrwienia utrudnia również proces osteointegracji, czyli tworzenia się więzi między powierzchnią implantu a kością, co jest kluczowe dla długoterminowej stabilności wszczepu. Badania naukowe jednoznacznie wskazują na znacznie wyższe wskaźniki niepowodzeń leczenia implantologicznego u pacjentów palących w porównaniu do osób niepalących.
Ryzyko wystąpienia powikłań po wszczepieniu implantów u palaczy jest znacznie wyższe. Do najczęstszych należą:
- Zapalenie tkanek okołowszczepowych (peri-implantitis), które może prowadzić do utraty implantu.
- Opóźnione gojenie ran pooperacyjnych.
- Zwiększone ryzyko infekcji w miejscu wszczepienia.
- Obniżona stabilność implantu wynikająca z gorszej osteointegracji.
- Zwiększone ryzyko utraty kości wokół implantu.
Wielu implantologów zaleca pacjentom zaprzestanie palenia na co najmniej kilka tygodni przed zabiegiem implantacji i utrzymanie abstynencji przez okres rekonwalescencji oraz przez cały okres użytkowania implantów. Chociaż całkowite rzucenie palenia jest najlepszym rozwiązaniem, nawet ograniczenie liczby wypalanych papierosów może przynieść pewne korzyści. Decyzja o wszczepieniu implantów u pacjenta palącego jest zawsze podejmowana indywidualnie, z uwzględnieniem stopnia uzależnienia, ogólnego stanu zdrowia pacjenta oraz jego świadomości ryzyka i gotowości do podjęcia starań w celu jego minimalizacji.
Niewystarczająca ilość tkanki kostnej jako kluczowe implanty stomatologiczne przeciwwskazania
Odpowiednia ilość i jakość tkanki kostnej w szczęce lub żuchwie jest absolutnie niezbędna do prawidłowego osadzenia i stabilizacji implantu stomatologicznego. Implant, który ma zastąpić korzeń utraconego zęba, musi zostać wszczepiony w kość w taki sposób, aby zapewnić mu stabilność pierwotną, która następnie przerodzi się w stabilność wtórną poprzez proces osteointegracji. Jeśli objętość kości jest niewystarczająca, implant nie będzie miał wystarczającego podparcia, co może prowadzić do jego ruchomości, braku integracji z kością, a w konsekwencji do niepowodzenia leczenia.
Istnieje kilka przyczyn niedostatecznej ilości tkanki kostnej. Najczęściej jest to naturalny proces zaniku kości, który następuje po utracie zęba. Gdy ząb jest usuwany, kość, która wcześniej była przez niego stymulowana, przestaje być obciążana i stopniowo ulega resorpcji. Im dłużej ząb jest nieobecny, tym większy może być ubytek kostny. Inne przyczyny to choroby przyzębia, urazy, stany zapalne, torbiele, guzy lub wady wrodzone.
Na szczęście współczesna implantologia oferuje rozwiązania dla pacjentów z niedostateczną ilością kości. Zabiegi regeneracji kostnej, takie jak podniesienie dna zatoki szczękowej (sinus lift) w szczęce górnej czy sterowana regeneracja kości (GBR – Guided Bone Regeneration) w szczęce i żuchwie, pozwalają na odbudowę utraconej tkanki kostnej. Procedury te polegają na zastosowaniu materiałów kościozastępczych, kości pacjenta pobranej z innego miejsca w jamie ustnej lub z zewnętrznego źródła. Po odpowiednim czasie gojenia, który może trwać od kilku do kilkunastu miesięcy, kość ulega regeneracji, tworząc wystarczającą objętość do wszczepienia implantu.
Decyzja o konieczności i możliwości przeprowadzenia zabiegu regeneracji kostnej jest podejmowana na podstawie szczegółowej diagnostyki obrazowej, najczęściej tomografii komputerowej stożkowej wiązki (CBCT). Badanie to pozwala na dokładną ocenę trójwymiarowej struktury kości, jej gęstości oraz odległości od ważnych struktur anatomicznych, takich jak nerwy czy zatoki szczękowe. W niektórych przypadkach, gdy ubytek kostny jest niewielki, możliwe jest zastosowanie implantów o mniejszej średnicy lub krótszych, co może pozwolić na uniknięcie zabiegów augmentacji.
Niektóre leki i terapie jako potencjalne implanty stomatologiczne przeciwwskazania
Przyjmowanie niektórych leków i poddawanie się określonym terapiom medycznym może stanowić przeciwwskazanie do wszczepienia implantów stomatologicznych lub wymagać szczególnej ostrożności i konsultacji ze specjalistami. Jedną z grup leków, która budzi największe obawy, są bifosfoniany. Są to leki stosowane w leczeniu osteoporozy i chorób nowotworowych, które oddziałują na metabolizm kości. Długotrwałe przyjmowanie bifosfonianów, zwłaszcza w formie dożylnej, może prowadzić do rozwoju martwicy kości szczęki lub żuchwy (MRONJ – Medication-Related Osteonecrosis of the Jaw), szczególnie po zabiegach chirurgicznych, w tym po wszczepieniu implantów.
W przypadku pacjentów przyjmujących bifosfoniany, decyzja o implantacji jest podejmowana indywidualnie. Kluczowe jest określenie rodzaju przyjmowanego leku, drogi jego podania (doustna czy dożylna), dawki oraz czasu trwania terapii. Zawsze wymagana jest konsultacja z lekarzem prowadzącym, który przepisał bifosfoniany, w celu oceny ryzyka i ewentualnego czasowego odstawienia leku przed zabiegiem. W niektórych przypadkach stosuje się specjalne protokoły postępowania, mające na celu zminimalizowanie ryzyka powikłań.
Inne leki, które mogą wpływać na proces leczenia implantologicznego, to między innymi:
- Sterydy, które mogą osłabiać układ odpornościowy i proces gojenia.
- Leki immunosupresyjne, stosowane po przeszczepach narządów lub w chorobach autoimmunologicznych, które zwiększają ryzyko infekcji i mogą utrudniać osteointegrację.
- Niektóre leki psychotropowe, które mogą wpływać na odczuwanie bólu i reakcje organizmu.
- Chemioterapia i radioterapia w obrębie głowy i szyi. Leczenie onkologiczne może znacząco osłabić tkankę kostną i miękką, a także zwiększyć ryzyko infekcji. W przypadku radioterapii, zwłaszcza w wysokich dawkach, może dojść do niedokrwienia kości, co utrudnia gojenie i integrację implantu. Pacjenci po leczeniu onkologicznym wymagają bardzo indywidualnego podejścia i często wielu miesięcy lub lat od zakończenia terapii, zanim będzie można rozważyć leczenie implantologiczne.
Terapie takie jak np. chemioterapia czy radioterapia w obszarze głowy i szyi mogą stanowić bezwzględne przeciwwskazanie lub wymagać bardzo długiego okresu oczekiwania i specjalistycznego przygotowania. Zawsze kluczowa jest szczera rozmowa z lekarzem implantologiem o wszystkich przyjmowanych lekach i przebytych terapiach, aby zapewnić bezpieczeństwo pacjenta i zminimalizować ryzyko powikłań. Współpraca z innymi specjalistami medycznymi jest często niezbędna do podjęcia właściwej decyzji.
Wady i deformacje szczęk jako implanty stomatologiczne przeciwwskazania chirurgiczne
Poważne wady rozwojowe i deformacje kości szczęk, takie jak znaczne dysproporcje między szczęką a żuchwą (np. w prognatyzmie czy zgryzie otwartym), rozszczepy wargi i podniebienia czy wady wynikające z urazów, mogą stanowić znaczące wyzwanie w planowaniu i przeprowadzaniu leczenia implantologicznego. W niektórych przypadkach mogą one być wręcz przeciwwskazaniem do standardowego wszczepienia implantów, wymagając skomplikowanych procedur chirurgicznych lub czyniąc zabieg niemożliwym do przeprowadzenia z zachowaniem optymalnych rezultatów estetycznych i funkcjonalnych.
Anatomiczne nieprawidłowości w budowie kości szczęk mogą uniemożliwiać uzyskanie odpowiedniej stabilności implantu. Na przykład, w przypadku bardzo wąskich lub zdeformowanych szczęk, może brakować wystarczającej przestrzeni do wszczepienia implantu o odpowiedniej średnicy i długości. Również wysokość i kształt wyrostka zębodołowego mogą być nieprawidłowe, co utrudnia umieszczenie implantu w optymalnej pozycji względem planowanej odbudowy protetycznej. Wady zgryzowe, zwłaszcza zgryz otwarty, mogą powodować nadmierne obciążenie wszczepionych implantów, co zwiększa ryzyko ich uszkodzenia lub utraty.
W wielu przypadkach, zanim pacjent będzie mógł zostać zakwalifikowany do leczenia implantologicznego, konieczne jest przeprowadzenie zabiegów ortognatycznych, czyli chirurgicznej korekcji wad zgryzu i deformacji szczęk. Zabiegi te mają na celu przywrócenie prawidłowych proporcji twarzy i optymalnego ustawienia kości szczęk, co tworzy lepsze warunki do dalszego leczenia protetycznego, w tym wszczepienia implantów. Po zakończeniu leczenia ortodontycznego i chirurgicznego, oraz po okresie stabilizacji, można przystąpić do planowania implantacji.
Nawet po przeprowadzeniu leczenia ortognatycznego, pacjenci z historią wad rozwojowych mogą wymagać specjalistycznego podejścia. Planowanie leczenia implantologicznego musi uwzględniać specyfikę ich anatomii, a często konieczne jest zastosowanie implantów niestandardowych lub indywidualnie projektowanych. W niektórych skrajnych przypadkach, gdy rekonstrukcja kości jest niemożliwa lub obarczona zbyt dużym ryzykiem, lekarz może zaproponować alternatywne metody uzupełnienia braków zębowych, takie jak protezy ruchome lub stałe mosty protetyczne oparte na naturalnych zębach (jeśli są dostępne).
Ciąża i okres karmienia piersią jako tymczasowe implanty stomatologiczne przeciwwskazania
Okres ciąży oraz karmienia piersią są uznawane za tymczasowe przeciwwskazania do wszczepienia implantów stomatologicznych. Chociaż sam zabieg implantacji nie jest bezpośrednio szkodliwy dla rozwijającego się płodu lub niemowlęcia, istnieją pewne powody, dla których zaleca się odłożenie go na późniejszy termin. Przede wszystkim, zabieg chirurgiczny wiąże się ze stresem dla organizmu matki, a także wymaga stosowania znieczulenia miejscowego i potencjalnie leków przeciwbólowych, które mogą być przeciwwskazane w ciąży lub w okresie laktacji.
W czasie ciąży organizm kobiety przechodzi liczne zmiany hormonalne, które mogą wpływać na stan tkanki dziąseł, zwiększając ich podatność na zapalenia. Jest to okres, w którym priorytetem jest zdrowie matki i dziecka, a wszelkie procedury medyczne, które nie są pilne, powinny być odkładane. Znieczulenie miejscowe stosowane podczas zabiegu implantacji jest zazwyczaj bezpieczne, jednak istnieją pewne leki znieczulające i środki obkurczające naczynia, których stosowanie w ciąży jest ograniczone. Podobnie, leki przeciwbólowe, które mogą być potrzebne po zabiegu, muszą być starannie dobierane, aby nie zaszkodzić dziecku.
Okres karmienia piersią również wiąże się z pewnymi ograniczeniami. Choć większość znieczuleń miejscowych nie przenika znacząco do mleka matki, pewne leki przeciwbólowe mogą być przeciwwskazane. Ponadto, w tym okresie priorytetem jest regeneracja organizmu po porodzie i opieka nad noworodkiem, a dodatkowy stres związany z procedurą chirurgiczną i okresem rekonwalescencji może być niepożądany. Zaleca się, aby pacjentki, które planują ciążę lub są w ciąży lub karmią piersią, skonsultowały się ze swoim dentystą implantologiem i lekarzem prowadzącym, aby ustalić optymalny czas na przeprowadzenie zabiegu.
Po zakończeniu ciąży i okresu karmienia piersią, gdy organizm matki powróci do równowagi, można bezpiecznie przystąpić do planowania i przeprowadzenia zabiegu implantacji. Ważne jest jednak, aby przed przystąpieniem do leczenia, lekarz implantolog przeprowadził ponowną, dokładną ocenę stanu zdrowia pacjentki oraz jamy ustnej, aby upewnić się, że nie pojawiły się żadne nowe przeciwwskazania. W przypadku braku przeciwwskazań, ciąża i okres laktacji stają się jedynie tymczasową przeszkodą, która nie przekreśla możliwości cieszenia się pełnym uzębieniem dzięki implantom.
Aktywne infekcje w jamie ustnej jako pilne implanty stomatologiczne przeciwwskazania
Obecność jakichkolwiek aktywnych infekcji w jamie ustnej, takich jak ropnie okołowierzchołkowe, zaawansowane stany zapalne dziąseł, ropnie przyzębne, czy nieleczone ubytki próchnicowe prowadzące do zapalenia miazgi, stanowi bezwzględne przeciwwskazanie do wszczepienia implantów stomatologicznych. Zabieg implantacji jest procedurą chirurgiczną, która wiąże się z naruszeniem ciągłości tkanek. Wprowadzenie implantu do jamy ustnej, w której obecne są ogniska infekcji bakteryjnej, jest jak zasiewanie bakterii w ranę operacyjną.
Bakterie obecne w aktywnych stanach zapalnych mogą łatwo dostać się do miejsca wszczepienia implantu, prowadząc do natychmiastowych powikłań. Może dojść do ostrego zapalenia tkanek otaczających implant (peri-implantitis), które jest trudne do opanowania i często kończy się koniecznością usunięcia implantu. Ponadto, infekcja może utrudniać proces gojenia się ran pooperacyjnych, a także negatywnie wpływać na proces osteointegracji, czyli zrastania się implantu z kością. W skrajnych przypadkach, nieleczona infekcja może prowadzić do rozprzestrzenienia się bakterii na inne tkanki i narządy, stanowiąc zagrożenie dla ogólnego stanu zdrowia pacjenta.
Zanim pacjent zostanie zakwalifikowany do leczenia implantologicznego, konieczne jest przeprowadzenie kompleksowego przeglądu jamy ustnej i wyleczenie wszystkich istniejących problemów stomatologicznych. Obejmuje to leczenie próchnicy, leczenie kanałowe zębów, leczenie chorób przyzębia, usunięcie zębów przeznaczonych do ekstrakcji, a także profesjonalne oczyszczenie zębów i dziąseł z kamienia i osadu. Dopiero po całkowitym wyeliminowaniu wszelkich ognisk infekcji i zapewnieniu optymalnej higieny jamy ustnej, można bezpiecznie przystąpić do procedury wszczepienia implantów.
Nawet po udanym zabiegu implantacji, utrzymanie nienagannej higieny jamy ustnej jest kluczowe dla długoterminowego sukcesu leczenia. Regularne wizyty kontrolne u stomatologa oraz profesjonalne zabiegi higienizacyjne pomagają zapobiegać nawrotom infekcji i utrzymaniu zdrowia tkanek wokół implantów. Zaniedbanie higieny i ignorowanie pierwszych oznak zapalenia może prowadzić do poważnych komplikacji, nawet jeśli pierwotnie jama ustna była wolna od infekcji. Dbając o higienę, pacjent inwestuje w trwałość i funkcjonalność swojego nowego uśmiechu.